Purin: Bezug zu Protein, Gicht & Harnsteinen
Wie Sie über eine purinbewusste Ernährung Gicht und Harnsteinen entgegenwirken – oder Ihren Gesundheitszustand verbessern. Die Version für Fachleute.
Inhaltsverzeichnis
Sie lesen die Fassung mit Studiendetails und Therapiehinweisen für Fachleute. Mit diesem Link kommen Sie zur leserfreundlichen Kurzfassung. Die 75 Quellen, meist wissenschaftliche Studien, gelten für beide Beiträge.
Einleitung
Seit Jahrzehnten stellt die Ernährungswissenschaft einzelne Stoffe in den Mittelpunkt – oft zulasten ganzheitlicher Zusammenhänge. Selbst auf Makronährstoffe wie Proteine, Kohlenhydrate und Fette trifft das zu. Dazu kommen Vitamine, Mineralstoffe und Spurenelemente und sekundäre Pflanzenstoffe. Purine finden dabei kaum Beachtung, obwohl sie zu den Grundbausteinen des Lebens gehören. In Wahrheit erfüllen sie lebenswichtige Funktionen im zellulären Stoffwechsel. Jede Körperzelle ist auf eine stabile Verfügbarkeit von Purinen angewiesen. Die wichtigsten Aufgaben von Purin erläutern wir kompakt in Teil 1.
Die Ernährungslehre diskutiert Purine praktisch nur im Zusammenhang mit Krankheiten, die aus ihrem Abbauprodukt entstehen: der Harnsäure. Sobald zu viel Harnsäure im Blut akkumuliert (Hyperurikämie), steigt das Risiko für Gicht. Erhöhte Werte im Urin begünstigen die Bildung von Harnsäuresteinen, besonders bei saurem Urin. Problematisch wirken in beiden Fällen ein Übermass an purinreicher Nahrung - ebenso ein gestörter Abbau oder eine geringere Ausscheidung.17,57
Ein Purinmangel im Körper manifestiert klinisch oft unspezifische Symptome und tritt im medizinischen Alltag kaum auf. Deshalb scheinen Studien, die auf einen Mangel an Purin aus der Ernährung hinweisen, praktisch nicht zu existieren. Hinzu kommt: Solange der Körper funktioniert, produziert er selbstständig genug Purine, um den Bedarf zu decken. Seltene Ausnahmen stellen genetische Defekte dar, die wir weiter unten beschreiben.
Ein häufiger Grund für Verwirrungen liegt in der Verwechslung von Purinen mit Proteinen. Zwar gehen Purin- und Proteinreichtum in Lebensmitteln oft einher, aber beide Stoffe erfüllen unterschiedliche Funktionen im menschlichen Organismus.
In diesem Artikel erklären wir Ihnen:
- was Purine kennzeichnet und wie sie von Proteinen (und Aminosäuren) abweichen;
- die Grundlagen des Purinstoffwechsels und wie Ernährung und Stoffwechsel zusammenhängen;
- warum eine purinbewusste Ernährung sinnvoll erscheint
- und wann eine purinarme Ernährung angesagt ist.
Wer gezielt nach Rezepten mit moderatem oder geringem Puringehalt sucht, gelangt über das Inhaltsverzeichnis direkt zu Haupttitel 5. Mit dem Haupttitel 4 finden Sie purinarme Ernährung definiert. Alles davor erläutert die Bedeutung der Purine - inkl. Aufnahme, Nutzung und Abbau. Ein weiterer Titel behandelt potenzielle Probleme im Zusammenhang mit Purinen. Bei besonderem Interesse klicken Sie auf die beiden schrägen Pfeile oben rechts unter der Navigationsleiste. So öffnen Sie alle ClickFor mit ausführlicheren Erklärungen der Zusammenhänge.
1 Was bedeuten Purine, Proteine und Aminosäuren?
Purine bilden das Grundgerüst für die sogenannten Purinbasen Adenin und Guanin. Diese Purinbasen zählen zu den stickstoffhaltigen organischen Molekülen. Als Bestandteile universeller Energieträger, Signalmoleküle und Coenzyme steuern Purine zentrale biochemische Prozesse der Zelle. Zudem dienen sie als Bausteine der Erbinformation:1,3,56
Adenin und Guanin binden an Pyrimidinbasen (wie Cytosin, Thymin oder Uracil). Gemeinsam formen sie die Struktur von DNA und RNA (Nukleinsäuren). Sie tragen damit unsere genetische Information. Säugetierzellen enthalten rund 0,3 % DNA und 1 % RNA. Bekannt ist, dass ca. 50 % der Basen der DNA und RNA aus Purinen bestehen. Resultat: Eine Trockenmasse von rund 0,65 % an Purinen.
Wichtiges Detail: Im klinisch-ernährungswissenschaftlichen Kontext steht "Purine" als Allgemeinbezeichnung für alles, was im Stoffwechsel zu Harnsäure führt - Adenin und Guanin eingeschlossen. Pyrimidinbasen gehen ebenfalls unspezifisch als "Pyrimidine" durch.
Proteine zählen hingegen zu den Makronährstoffen und bestehen aus Aminosäuren. Sie übernehmen Aufbau und Erhalt von Gewebe – Muskeln, Haut, Organe. Daneben agieren sie als Enzyme für Stoffwechselreaktionen sowie als Hormone und Bestandteile des Immunsystems. Ohne Proteine kann der Körper keine Muskeln aufbauen, keine biochemischen Reaktionen steuern und keine Immunabwehr betreiben.8
Da der Körper Purine selbst bilden und wiederverwerten kann, gelten sie nicht als essenziell - im Gegensatz zu gewissen Aminosäuren (siehe weiter unten). Einzelheiten zu Purinsynthese und -recycling finden Sie unter dem Haupttitel Aufnahme, Nutzung und Abbau.
Purine kommen häufig in proteinreichen Lebensmitteln vor.38 Bei ihrem Abbau spielen dieselben Organe eine wichtige Rolle: Leber und Nieren.
Wissenswertes:
- Die Leber verstoffwechselt Purine zu Harnsäure und Aminosäuren (als Proteinbestandteile) zu Harnstoff. Beide Abbauprodukte scheidet der Körper über die Nieren aus. Mehr dazu lesen Sie im nächsten Haupttitel. Warum eine hohe Zufuhr Überlastungen zur Folge hat, erläutert der Abschnitt Wie Leber und Nieren gesund halten.
- Pyrimidine gelten als unproblematisch, da ihr Abbau nicht zur Bildung von Harnsäure führt. Wir thematisieren sie im Folgenden nicht.
- Purine verknüpfen den Zellstoffwechsel direkt mit Synthese und Abbau von Harnsäure - und damit mit Gicht, Harnsäuresteinen und verwandten Erkrankungen.
Warum kennt jeder Proteine, kaum jemand Purine?
Fast jeder weiss heute über Proteine Bescheid, kaum jemand über Purine. ForscherInnen entdeckten beide Stoffklassen im 18. Jahrhundert. Nahezu zeitgleich – in gänzlich unterschiedlichen Zusammenhängen. Die eine Linie führte zur Protein-Chemie, die andere zur Erforschung der Purine. Der historische Forschungsüberblick ist als ClickFor untergebracht. Nur wer spezielles Interesse mitbringt, klickt ✓ Meilensteine der Forschung... und ✓ Überblick zur Erforschung.
Meilensteine der Forschung zu Proteinen
Die folgenden Angaben stammen von Eric Martz als Zusammenfassung des Buchs A History of Proteins.4
1789: Antoine Fourcroy unterscheidet verschiedene Eiweisskörper wie Albumin, Fibrin, Gelatine und Gluten.
1809: Asparagin, Erkennung der Zugehörigkeit zu Proteinen 1873; Hydrolyse seit 1932.
1819: Leucin, erste isolierte Aminosäure.
1837: Gerrit J. Mulder bestimmt die Elementarzusammensetzung mehrerer Proteine. Er erkennt eine gemeinsame Grundsubstanz. Für Fibrin und Eiklar formuliert er die empirische Formel C400H620N100O120P1S1.
1838: Jacob Berzelius prägt den Namen Protein aus dem griechischen proteios zur Bezeichnung der grundlegenden Substanz tierischen Ursprungs.
1902: Emil Fischer und Franz Hofmeister entdecken unabhängig die Peptidbindung (Verknüpfung von Aminosäuren zu Proteinen).
1907–1908: Komitees in England und den USA standardisieren den Begriff Protein. Sie empfehlen, den Begriff Proteid nicht zu verwenden. Dazu kommen Definitionen von Albuminen, Globulinen, Glutelinen und Histonen anhand ihrer Löslichkeit.
1920: Hermann Staudinger erreichte das Narrativ der Existenz stabiler Makromoleküle. Das stand im Gegensatz zur damals populären Vorstellung, Proteine bestünden aus lockeren Kolloidsverbänden kleinerer Moleküle.
1926: J. B. Sumner kristallisiert ein Enzym, die Jackbohnen-Urease.
1934: J. D. Bernal und Dorothy Crowfoot Hodgkin erzielen das scharfe Röntgenbeugungsmuster eines kristallinen Proteins (Pepsin). Sie bestätigen die kompakte globuläre Form sowie die Bedeutung von Wasser für die Konformationsstabilität.
1936: Identifizierung von Threonin, der zwanzigsten Aminosäure. 18 Aminosäuren lagen 1903 vor, Methionin 1922.
1951: Frederick Sanger sequenziert die β-Kette des Insulins.
1958: John C. Kendrew und Mitarbeiter veröffentlichen eine nieder auflösende Kristallstruktur von Myoglobin. Das ist die erste 3D-Struktur eines gefalteten Proteins.
Überblick zur Erforschung von Purinen und Pyrimidinen
Vorarbeiten arabischer und europäischer Alchemisten schufen die Grundlagen der experimentellen Chemie. Sie erwähnten nur Harnsalze, keine Reinstoffe. Ab Mitte des 18. Jahrhunderts begannen Chemiker, organische Substanzen als Reinstoffe zu isolieren. Hilaire-Marin Rouelle (1718-1779) stellte 1773 (oder 1774) Harnstoff aus menschlichem Urin her. Die Beschreibung im Journal de Médecine, Chirurgie et Pharmacie gilt als erste nachweislich isolierte organische Verbindung. Das war der Start der organischen Chemie.
Der schwedische Apotheker und Chemiker Carl Wilhelm Scheele (1742–1786) isolierte 1776 Harnsäure aus Urin und Harnsteinen. Das ist das Abbauprodukt der Purine. Unabhängig davon entdeckte er den Sauerstoff.4
Die Erforschung der Purine verlief anfänglich zufällig. Ihre schlecht lösliche Harnsäure kristallisierte leicht aus biologischen Flüssigkeiten. Das erleichterte ihre Isolierung. 1817 identifizierte Alexander Marcet Xanthin in Harnsteinen. Burnstock & Verkhratsky (2012) nennen hingegen Leonard Albrecht Kossel als "Entdecker" von Xanthin (1879). Danach wies er Adenin und Hypoxanthin nach.5 Er isolierte zudem die Nukleinbasen Adenin, Guanin, Thymin, Cytosin und Uracil. Heinrich Gustav Magnus (1844) und Franz Unger (1846) beschrieben Guanin in Vogel- und Fischabfällen. 1850 isolierte Johann Joseph von Scherer Hypoxanthin (damals "Sarkin") aus Milz- und Herzmuskelgewebe. Es war die erste Beschreibung dieser Base als eigenständige Substanz. Viel später entdeckte er Xanthin, die nächste Abbaustufe.3,5
Albrecht Kossel deutete zwischen 1891 und 1893 die Funktion dieser Basen neu. Er isolierte erneut Hypoxanthin, Xanthin und Adenin aus Zellkernen und erkannte sie als Nukleinbasen. Er nannte sie "basische Körper". Kossels Arbeiten legten das Fundament für das Verständnis der DNA-Struktur. Dafür bekam er 1910 den Nobelpreis für Physiologie oder Medizin.
Emil Fischer prägte den Begriff "Purine" und beschrieb zwischen 1882 und 1906 die Chemie dieser Verbindungen systematisch. Er erhielt 1902 den Nobelpreis für seine Arbeiten über Purine und Zucker.3,6 Dieser Preis existiert seit 1901.
1885 beschrieb Adolf Pinner die Pinner-Kondensation/Synthese. Eine wichtige Methode zur Synthese von Pyrimidinen. Im nächsten Schritt versuchten Forschende, den Zuckeranteil der Nukleoside und Nukleotide zu bestimmen. Phoebus Aaron Levene löste diese Aufgabe schliesslich 1908-1931.5
Hinweis: Frühere Darstellungen nennen teils andere Entdecker oder spätere Zeitpunkte. So etwa Ludwig und van Langenbeck oder die "1940er Jahre". Wir fanden in der historischen Fachliteratur keine Belege für entsprechende Angaben. Nach heutigem Stand gelten Marcet (1817) für Xanthin und von Scherer (1850) für Hypoxanthin als gesicherte Erstbeschreibungen.
In der breiten Bevölkerung bekamen Proteine schnell einen positiven Ruf. Muskelaufbau und Leistungsfähigkeit zählen zu den sichtbaren und verständlichsten Vorteilen ausreichender Proteinzufuhr. Purine dagegen wirken im Verborgenen – u.a. als DNA- und RNA-Bausteine. Zudem ermöglichen sie dem Körper, seine Energie zu nutzen.1 Diese Funktionen wirken für Laien oft schwer zugänglich und bleiben deshalb unbeachtet. Trotzdem: Als Teile der DNA liefern Purine die wichtigste Struktur überhaupt.
Zwar zementierten Emil Fischers Erkenntnisse Purine im Forschungsinteresse (siehe ClickFor). Sie blieben allerdings im Schatten der Protein-Forschung. Selbst der Begriff "Protein" bezeugt dies: Er basiert auf dem griechischen Wort proteios und bedeutet "grundlegend", "vorrangig" oder "von erster Bedeutung".6 Die Bezeichnungen "Proteine" und "Eiweisse" kursieren seit 1838 in der Wissenschaftssprache.
Die Strukturvielfalt der beiden Stoffgruppen fällt sehr unterschiedlich aus. Proteine entstehen aus zahlreichen Aminosäuren mit stark variierenden Eigenschaften. Für den menschlichen Organismus gelten 21 Aminosäuren als relevant (proteinogene Aminosäuren). Purine dagegen bestehen nur aus den beiden Basen Adenin und Guanin – und einigen Derivaten. Dieses schmale Spektrum erklärt, warum Ernährungswissenschaft und Öffentlichkeit Purine kaum als eigenständige Nährstoffklasse wahrnahmen.
Proteine stehen seit dem 19. Jahrhundert im Zentrum der Ernährungslehre. Der menschliche Organismus kann 11 bis 12 Aminosäuren selbst herstellen (je nach Einteilung).7 Die andere Hälfte nennen wir essenzielle Aminosäuren. Diese Aminosäuren benötigt der Körper über die Nahrung, zumindest teilweise. Zur Versorgung Erwachsener gelten folgende Aminosäuren als essenziell: Isoleucin, Leucin, Lysin, Methionin, Phenylalanin, Threonin, Tryptophan, Valin und Histidin. Letzteres war früher nicht als essenziell eingestuft. Tatsache ist: Nur Lysin und Threonin benötigt der Körper vollständig über die Nahrung. Er vermag sie nicht zu transaminieren.8
Purine stellt der menschliche Körper zu ca. 2/3 selbst her und nimmt den Rest mit der Ernährung auf.59 Über den De-novo-Syntheseweg kann der Körper Purine von Grund auf neu synthetisieren. Das bedeutet chemische Herstellung komplexerer Moleküle aus einfachen Grundbausteinen. Der Organismus benötigt dazu keine vorhandenen Purinbasen. Er baut sie aus Ribose-5-Phosphat, gewissen Aminosäuren, CO2 und Formylgruppen auf.1 Deshalb existiert keine "essenzielle Purinbase", die zwingend aus der Nahrung nötig ist. Diese Autarkie unterscheidet Purine grundlegend von den Aminosäuren.
Das Thema Purine taucht fast ausschliesslich im Kontext von Krankheiten wie Gicht oder Harnsäuresteinen auf. Dadurch erhielten diese Stoffe ein negatives Image. Denn ein chronischer Überschuss an Purinen führt in der Regel zu erhöhten Harnsäurespiegeln (Hyperurikämie bzw. Hyperurikosurie). Ersteres lässt primäre Gicht entstehen oder fördert sie.59
Diese Krankheit galt in der Antike als Krankheit der Könige.21 Heute verstehen wir sie als klassische Lifestyle-Erkrankung. Sie ist eng verknüpft mit einer hohen Aufnahme von purinreichen Lebensmitteln, primär aus Fleisch und Innereien, und mit Alkoholkonsum. Weitere modulierende Faktoren wie körpereigene Synthese und Probleme bei der Ausscheidung leisten dabei einen entscheidenden Beitrag.38,39,57,58 Details diskutieren wir weiter unten beim Haupttitel Purinstoffwechselstörungen als Krankheitsursache.
Diese Ausführungen schliessen wir mit einem kurzen Faktencheck und einem Ausblick auf kommende Themen (siehe Kasten).
Purine und Harnsäure: die wichtigsten Fakten
✓ Purine erfüllen zentrale Funktionen als Purinbasen für DNA und RNA. Zudem steuern sie Energie (ATP/GTP) und fungieren als Coenzyme (NAD⁺, FAD).
✓ Der Körper synthetisiert Purine selbstständig über die De-novo-Synthese oder recycelt sie mit dem Salvage-Weg. Zusätzlich nimmt er Purine über die Nahrung auf.
✓ Nicht rezyklierte Purine aus Zellabbau und Nahrung baut u.a. die Leber zu Harnsäure ab. Die Niere scheidet sie aus. Eine dauerhaft purinreiche Ernährung überlastet hauptsächlich die Nieren - und die Leber leistet aufgrund von metabolischem Stress belastende Mehrarbeit.
✓ Ein erhöhter Harnsäurespiegel im Blut fördert Gicht, jener im Urin Harnsäuresteine.
✓ Purine aus tierischen und pflanzlichen Quellen wirken unterschiedlich. Entscheidend ist nicht nur der Gehalt, sondern das gesamte Nährstoffumfeld.
✓ Fleisch, Fisch und Algen enthalten die höchsten Mengen; Gemüse, bestimmte Pilze und Hülsenfrüchte meist wenig Purin pro Energieeinheit. Ausnahmen beachten!
✓ Früchte, Samen und Nüsse enthalten wenig Purin (pro kcal) und passen ideal in eine purinbewusste Ernährung.
2 Aufnahme, Nutzung und Abbau
Aufnahme: Neben der körpereigenen Synthese nimmt unser Körper Purine als Bestandteile von Nukleinsäuren (DNA und RNA) über die Nahrung auf – primär im Dünndarm. Dort zerlegen pankreatische Nukleasen DNA und RNA in kleinere Abschnitte. Bürstensaum-Enzyme greifen diese auf und spalten sie weiter zu Nukleotiden, Nukleosiden und freien Basen. Einige gelangen direkt in die Blutbahn, andere erfahren zusätzliche Umwandlungen im Mikrobiom.9
Beim Menschen erfolgt die Aufnahme von Purin-Nukleosiden und freien Basen aus dem Dünndarm über die Enterozyten ins Blut. Das geschieht durch mehrere Transporter - aktiv und passiv. Details dazu:10,42
- Nach Gray et al. (2004) erfolgt die aktive Aufnahme von Purin-Nukleosiden über CNT-Systeme (Concentrative Nucleoside Transporter). Diese transportieren Purin-Nukleoside (CNT2) und Uridin (CNT1) aus dem Dünndarm in die Enterozyten. CNTs nutzen den Natriumgradienten als Energiequelle.
- ENT-Systeme (Equilibrative Nucleoside Transporter) funktionieren passiv, also ohne Energieaufwand. Sie transportieren Nukleoside entlang ihres Konzentrationsgradienten.
- Für freie Purinbasen (Adenin, Guanin) ist der Transportmechanismus weniger eindeutig geklärt. Yuasa H et al. untersuchten die ENT-Systeme. Sie wiesen nach, dass die Aufnahme von Purin-Nukleobasen vermutlich über ENT1 und ENBT1 erfolgt. Die Aufnahmemechanismen an der Bürstensaummembran bleiben weiterhin unklar. Es ist nicht ausgeschlossen, dass ein bisher unbekannter Transporter beteiligt ist. Alternativ erfolgt die Aufnahme in geringem Umfang passiv.
Der Körper nimmt Purine fast vollständig ins Blut auf, wenngleich er sie nicht sofort benötigt. Diese Strategie wirkt verschwenderisch. Evolutiv ergibt das Sinn: In Zeiten von Nahrungsmangel war es günstiger, alles Wertvolle aufzunehmen, statt etwas ungenutzt auszuscheiden. Die aufgenommenen Purine gelangen über Kapillaren, Venolen und Venen zur Pfortader (Vena portae). Sie führt das Blut zur Leber.
Nutzung: In der Leber nutzt der Körper Purine für mehrere zentrale Aufgaben. Er baut damit DNA und RNA auf. Zudem bildet er daraus Energieträger wie ATP und GTP sowie Signalstoffe wie cAMP.
Zusätzlich zur Nahrungsaufnahme recycelt der Körper Purine über den Salvage-Weg (engl. to salvage = retten, wiederverwerten). Er ermöglicht es Zellen, aus den Abbauprodukten von Nukleinsäuren (wie Purinbasen) wertvolle Moleküle (Nukleotide) wiederzugewinnen. Damit deckt er einen Teil des Bedarfs ohne Neusynthese.2 So gewinnt der Körper unmittelbar Nutzen aus den aufgenommenen Substanzen. Die grundlegenden Funktionen erläutern wir weiter oben unter Was bedeuten Purine, Proteine und Aminosäuren?
Zusammengefasst bedeutet das: Der zelluläre Vorrat an Purinen entsteht aus körpereigener Synthese, Nahrungspurinen und internem Recycling.
Übersicht der Funktionen von Purin im Körper
1. Erbsubstanz: Bausteine von DNA und RNA
2. Energie: Träger in ATP und GTP
3. Signale: Botenstoffe cAMP und cGMP
4. Coenzyme: Bestandteile von NAD⁺ und FAD
Abbau: Sobald der Körper mehr Purine und Aminosäuren (Proteine) erhält, als er benötigt, erfolgt deren Abbau. Der Purinabbau beginnt mit der Bildung von Nukleosiden (Adenosin, Inosin und Guanosin). Das bedeutet lediglich die Entfernung der Phosphatgruppen. Die Adenosindeaminase deaminiert Adenosin zu Inosin. Die Purinnukleosidphosphorylase spaltet Guanosin und Inosin in die Purinbasen Hypoxanthin und Guanin. Die Guanindeaminase (GDA) wandelt Guanin in Xanthin um. Anschliessend oxidiert die Xanthinoxidoreduktase die Purinbasen Hypoxanthin und Xanthin (Oxipurine) zu Harnsäure.11,12
Beim Menschen und bei Primaten stellt Harnsäure das Endprodukt des Purinstoffwechsels dar. Bei den meisten anderen Säugetieren katalysiert das Enzym Uricase den Abbau von Harnsäure zu Allantoin.11
Harnsäure entsteht primär in der Leber und in anderen Geweben. Von dort gelangt sie ins Blutplasma. Das Blut durchfliesst die Niere, wobei diese die Harnsäure herausfiltert (Primärharn). Die Niere steuert die Ausscheidung von Harnsäure über Reabsorption und Sekretion. Dieses fein abgestimmte System bestimmt, wie viel Harnsäure im Körper verbleibt. Etwa zwei Drittel der Harnsäure scheidet die Niere aus, der Gastrointestinaltrakt ein Drittel. Dabei transportiert der Darm die Harnsäure aktiv aus dem Blut ins Darmlumen, also ins Darminnere (extra-renaler Weg). Danach erfolgt die Ausscheidung.12
Die intestinale Harnsäureausscheidung läuft hauptsächlich über den Transporter ABCG2. Er überführt aktiv Harnsäure aus dem Blut ins Darmlumen. Bei eingeschränkter Nierenfunktion übernimmt dieser Weg eine kompensatorische Rolle. Er kann einen Grossteil der Harnsäureausscheidung leisten.13 Schweiss enthält geringe Harnsäuremengen. Für Speichel ist diese Funktion kaum nachgewiesen. Der Nachweis im Speichel ist sehr schwach belegt. Ein Teil der Harnsäure gelangt theoretisch ebenfalls ins Lymphsystem, da sie aus interstitiellem Plasma entsteht. Dies ist bisher ein unerforschtes Gebiet, weshalb wir hier nicht weiter darauf eingehen.
Überschüssige Aminosäuren zerlegt die Leber ebenfalls. Dabei spaltet sie den überschüssigen Stickstoff als Ammoniak (NH₃) ab. Sie fixiert ihn im Harnstoffzyklus und scheidet den Harnstoff über die Nieren aus.14
Abbauwege: Purine vs. Aminosäuren
Purine = DNA/RNA-Bausteine
Leber wandelt diese zu Harnsäure (Purinstoffabbau)
- Purin-Base Adenosin -> Inosin -> Hypoxanthin -> Harnsäure
- Purin-Base Guanosin -> Guanin -> Xanthin -> Harnsäure
Ausscheidung: 2/3 Niere (Urin); 1/3 Darm (Kot)
Zu viele Purine führen zu Gicht und Harnsäuresteinen.
Aminosäuren = Proteinbausteine
Leber wandelt diese zu Harnstoff (Harnstoffzyklus)
- Stickstoffgruppen bei Aminosäuren -> Ammoniak -> Harnstoff
Ausscheidung: Niere (Urin)
Zu viele Aminosäuren (Proteine) führen zur Überlastung von Leber und Niere und begünstigen Erkrankungen an diesen Organen.
Wie Leber und Nieren gesund halten
Wer die Abbaumechanismen von Purin und Protein versteht, erfasst den Zusammenhang unmittelbar. Eine chronisch erhöhte Zufuhr von purin- und proteinreichen Lebensmitteln belastet den Stoffwechsel. Je mehr davon wir zuführen, desto stärker arbeiten Leber und Nieren. Diese Organe erlauben keine Anpassung via Training. Leber und Nieren verfügen – anders als Muskeln – nur über begrenzte Regenerations- und Leistungsreserven. Einzelne Episoden kompensiert der Organismus problemlos – Dauerbelastung verkürzt ihre Lebenszeit. Daher führt eine eiweiss- und purinreiche Ernährung nicht zur Stärkung, sondern zur Abnutzung von Leber und Nieren. Dies ist nicht nur bei genetischer Vorbelastung oder Vorerkrankungen ein Problem. In Kombination mit weiteren Nachteilen chronisch ungesunder Ernährung nehmen diese Auswirkungen auch bei gesunden Menschen zu.52
Während für die Proteinzufuhr minimale und maximale Grenzbereiche existieren, fehlen für den Purinkonsum vergleichbare Richtwerte. Aus offensichtlichen Gründen: Der Körper reguliert den Harnsäurespiegel über mehrere komplex verknüpfte Stoffwechselprozesse. Weitere Informationen dazu lesen Sie unter den nachfolgenden Texttiteln.
Nieren reinigen
Viele Menschen hoffen, mit bestimmten Lebensmitteln (z.B. Spargel oder Petersilie) oder mit höherem Wasserkonsum ihre Nieren zu reinigen. Doch deutlich mehr zu trinken, als der Körper wirklich benötigt, ist ungesund für die Nieren.
Die Kohortenstudie von Wagner et al. (2022) beobachtete Menschen mit bestehender chronischer Nierenerkrankung. Bei ihnen kam eine U-förmige Beziehung zwischen Flüssigkeitszufuhr und Fortschreiten der Erkrankung vor. Das heisst: Zu geringe (< 1 l/Tag) und zu hohe (> 2,5 l/Tag) Flüssigkeitsaufnahmen beschleunigten den Funktionsverlust. Für Gesunde gibt es bisher keine vergleichbaren Daten.15
Wichtiger als der Versuch, die Nieren zu "reinigen", ist es, sie nicht zu überlasten. Es gilt, den Purin- und Eiweisskonsum bewusst zu senken. Zudem nicht zu wenig und nicht zu viel Wasser aufzunehmen. Es kommt auf das Essen und das Verhalten an, wie viel Flüssigkeit als Getränk zu empfehlen ist. Nur Junkfood verlangt nach den hohen Trinkmengen, die heute interessierte Kreise fordern. Hinweise dazu finden Sie unter dem Titel Puringehalt in Lebensmitteln.
Gesundes Darmmikrobiom unterstützt Harnsäureabbau
Der Magen-Darm-Trakt stellt neben der renalen Exkretion einen wichtigen Ausscheidungsweg für Harnsäure dar. Gesunde Darmbakterien tragen wesentlich zum Abbau von Harnsäure bei. Sie spielen eine zentrale Rolle bei der Regulation des Purinstoffwechsels. Zudem stabilisieren sie unseren Harnsäurehaushalt. Aktuelle Studien analysieren die Wechselwirkungen zwischen Mikrobiom und Harnsäurestoffwechsel. Deren Ziel ist die Entwicklung spezifischer Therapien auf mikrobiologischer Basis.52
Kasahara K et al. (2023) und Liu Y et al. (2023) belegen, dass verschiedene Darmbakterien über anaerobe Abbauwege Purine im Darm abbauen. Sie senken damit die Harnsäurelast. Dabei wandeln die Bakterien Harnsäure zu Laktat und kurzkettigen Fettsäuren (SCFAs) um. Diese Metabolite (Stoffe) kann der Körper ausscheiden oder nutzen. Laut Liu Y et al. (2023) kompensiert dieser mikrobielle Abbau den evolutionären Verlust des Enzyms Uricase beim Menschen. Im Gegensatz zu anderen Säugetieren kann der Mensch Harnsäure nicht zu Allantoin umwandeln (siehe oben).47,48
Nur 20 % der Bakterienarten im Darm bauen Harnsäure aktiv ab. Ein Mangel an diesen Darmbakterien kann zu erhöhten Harnsäure-Konzentrationen in Stuhl und Blut führen.48 Antibiotika stören die Darmflora, verschärfen die Hyperurikämie und erhöhen das Gichtrisiko.49
Eine Untersuchung von Li M et al. (2023) an Mäusen dokumentiert, dass vorwiegend Probiotika die Serum-Harnsäurewerte senken, etwa Milchsäurebakterien. Das erfolgt via enzymatischen Abbau von Nukleosiden und Harnsäure. Im Gegensatz dazu führt eine Dysbiose zur Ansammlung von Harnsäure und fördert entzündliche Prozesse. Dieser Begriff beschreibt eine Darmflora mit einem Übergewicht an pathogenen Keimen.50 Ebenfalls wichtig für ein gesundes Darmmikrobiom ist eine ballaststoffreiche Ernährung. Eine faserfreie Diät hat einen anhaltend erhöhten Harnsäurespiegel zur Folge, wie die FARMM-Studie (Food and Resulting Microbial Metabolites) nachwies.48,51
Fazit: Ballaststoffreiches Essen und Probiotika stärken die Darmflora. Eine intakte Mikrobiota unterstützt den Abbau von Harnsäure. Dies begünstigt einen ausgewogenen Harnsäurespiegel im Körper.52
3 Purinstoffwechselstörungen als Krankheitsursache
Störungen im Purinstoffwechsel führen zu sehr unterschiedlichen Krankheitsbildern. Einige treten häufig auf und betreffen Millionen Menschen weltweit, etwa Gicht oder Harnsäuresteine (bzw. harnsäurehaltige Nierensteine, Erklärung siehe unten). Andere tauchen aussergewöhnlich selten auf. Sie entstehen wegen genetischer Defekte.
Eine Fehlregulation des Purinstoffwechsels steht zudem in Zusammenhang mit verschiedenen Krebsarten. Dazu kommen neurologische Erkrankungen und immunologische Defekte.1 Furuhasi M (2020) erforschte die Rolle des Purinstoffwechsels in metabolischen Erkrankungen. Er kam zum Schluss: Nicht die absolute Harnsäurekonzentration steht im Vordergrund, sondern die Aktivität der Xanthinoxidoreduktase. Diese korreliert mit oxidativem Stress und einem erhöhten kardiometabolischen Risiko. Xanthinoxidoreduktase ist ein molybdän- und eisenhaltiges Enzym. Im Purinstoffwechsel wandelt es Hypoxanthin und Xanthin zu Harnsäure um. Der Mechanismus betrifft die Bildung von reaktiven Sauerstoffspezies (ROS) und den NAD+/NADH-Stoffwechsel (zelluläre Redoxregulation), nicht nur die Harnsäureproduktion. Die gezielte Hemmung von Xanthinoxidoreduktase bietet daher potenziell einen therapeutischen Ansatz.16
Gicht
Diese Rheumaform zählt zu den ältesten bekannten Erkrankungen der Menschheitsgeschichte. Ein Überschreiten der Sättigungsgrenze von Harnsäure im Blut (Löslichkeitsgrenze) führt zur Kristallisierung, d.h. zur Ausfällung von Mononatriumurat. Die Kristalle treten hauptsächlich in Gelenken oder im Nierengewebe auf.17,22
Gicht entsteht infolge einer Hyperurikämie. Der Begriff bezeichnet einen erhöhten Harnsäurespiegel im Blut und in anderen Körperflüssigkeiten. Kristallisiert Harnsäure im Gewebe, droht ein akuter Gichtanfall. Dieser tritt entweder innerhalb der Gelenke (artikulär) oder ausserhalb (extraartikulär) auf, etwa in Schleimbeuteln. Seltener im gelenknahen Bindegewebe, in Bändern oder Sehnen. Die artikuläre Form heisst Kristallarthropathie. Allerdings entwickelt nicht jeder Mensch mit Hyperurikämie tatsächlich Gichtsymptome. Statistisch gesehen erleiden weniger als 36 % der Betroffenen einen akuten Gichtanfall. Unbehandelt treten die Anfälle zunehmend häufiger auf. Sie gehen schliesslich oft in eine chronische Gicht über.18,19,20 Allgemein ist Gicht sehr schmerzhaft, führt zu Entzündungen und schädigt die Gelenke.19
Neuere Forschungen betonen die multifaktorielle Entstehung dieser Zivilisationskrankheit. Entscheidende Einflussgrössen umfassen:17,19,20,22,39,45,59,66
- Produktion von Harnsäure
- Höhe der Purinzufuhr, Art der Purinquelle
- Fructosestoffwechsel
- Funktionstüchtigkeit des Purinstoffwechsels (Synthese und Abbau)
- Harnsäurespiegel im Blut (Löslichkeitsgrenze: siehe Harnsäure-Werte in Blut und Urin)
- Ausscheidung von Harnsäure
- Regulation und Ausscheidung über die Nieren
- Urinmilieu (niedriger Urin-pH mindert Ausscheidung)
- Säurelast durch die Ernährung
- allgemeine metabolische Situation (Stoffwechselgesundheit)
- Kristallisationsbedingungen im Gewebe
Meist ist Gicht mit dem metabolischen Syndrom verbunden. Das heisst Fettleibigkeit, Bluthochdruck, abnorme Blutfette und Störungen des Zuckerstoffwechsels. Häufig treten zusätzliche Komorbiditäten auf. Das entspricht vielfach chronischen Lebererkrankungen, Diabetes, Arthrose und Augenkrankheiten.20
Übergewicht und Adipositas wirken als entscheidende Faktoren für den Anstieg des Harnsäurespiegels. Menschen mit Adipositas neigen zu einer erhöhten Harnsäureproduktion, da überschüssiges Körperfett den Abbau von Purinen verstärkt. Ferner entwickeln übergewichtige Personen häufig eine verminderte Nierenfunktion. Das behindert die Ausscheidung von Harnsäure. Dazu ist Adipositas mit einer leichten chronischen Entzündung verbunden. Diese fördert Fehlregulationen im Stoffwechsel zusätzlich und begünstigt so eine Hyperurikämie. Übergewichtige konsumieren oft gewohnheitsmässig mehr Purinquellen und fructosereiche Getränke.20
Fructose (Fruktose) erhöht unabhängig von der Purinaufnahme den Harnsäurespiegel. Denn Fructose phosphoryliert schnell zu Fructose-1-Phosphat. Das verbraucht ATP (Adenosintriphosphat). Bei hoher Fructosezufuhr kann dies zu einer vorübergehenden ATP-Verarmung und einer Akkumulation von AMP führen (Adenosinmonophosphat). Der Körper metabolisiert überschüssiges AMP vermehrt über den Purinabbau zu Harnsäure. Das ist der bekannte Mechanismus der Fructose-induzierten Hyperurikämie. Bei isolierter Fructose aus Sirup oder Limonade ist der Prozess besonders wirksam. Hingegen verursacht der moderate Verzehr natürlicher Fructose aus Obst meist keine klinisch relevante Hyperurikämie. Ein klinisches Experiment mit vier Gichtpatienten belegt laut Zhang et al. (2022): Die intravenöse Infusion von Fructose erhöht die Purin-De-novo-Syntheserate. Das trägt zu einer weiteren Erhöhung des Harnsäurespiegels bei.45
Alkohol beeinträchtigt den Harnsäurestoffwechsel auf mehreren Ebenen. Der Konsum hemmt die renale Ausscheidung und steigert gleichzeitig die Harnsäureproduktion. Daher gelten hauptsächlich Spirituosen und Bier als wichtige Risikofaktoren für Gicht.57,58,59 Details dazu lesen Sie beim Haupttitel Gesund und purinbewusst essen: die Grundlagen.
Primäre und sekundäre Gicht
Genetisch oder metabolisch bedingte Hyperurikämie führt zu primärer Gicht. Das geschieht z.B. wegen verminderter renaler Ausscheidung, gesteigerter endogener Purinproduktion oder purinreicher Ernährung. Wenn eine oder mehrere Erkrankungen Gicht verursachen, ist von sekundärer Gicht die Rede. Beispielsweise, wenn PatientInnen Nierenprobleme entwickeln oder Nierenschäden erlitten haben (Medikamente oder Giftstoffe). Zur sogenannten Pseudogicht lesen Sie bitte unsere Ausführungen über Gicht, Pseudogicht und Osteoporose.
Harnsäuresteine
Harnsäuresteine, eine Unterform der Harnsteine, blockieren die Harnwege und verursachen schmerzhafte Koliken. Sie treten auf, wenn der Körper zu viel Harnsäure produziert oder die Nieren sie nicht ausreichend ausscheiden. Zu den Hauptursachen zählen die Stoffwechselstörung Hyperurikosurie (Hyperurikurie), eine geringe Urinmenge und vor allem ein dauerhaft saurer Urin. Letzteres gilt als der entscheidende Risikofaktor für die Steinbildung.17
Harnsäuresteine, Harnsteine oder Nierensteine?
Bei Purinstoffwechselstörungen entstehen Harnsäuresteine grösstenteils in der Niere. Deshalb spricht die Fachliteratur vorwiegend von Nierensteinen (engl. kidney stones). Sie können aber im Harnleiter steckenbleiben oder bis in die Harnblase gelangen. Dann passt auch die allgemeinere Bezeichnung Harnsteine (urinary stones). Zur Betonung der chemischen Zusammensetzung dient der Begriff Harnsäuresteine (uric acid stones) – eine Bezeichnung, die sie von anderen Steinarten wie Calciumsteinen abgrenzt.
Menschen, Menschenaffen und Dalmatiner – eine Haushundrasse – gelten als bekannteste Säugetiere mit Neigung zur Harnsäuresteinbildung. Bei den meisten Säugetieren baut das Enzym Uricase Harnsäure zu Allantoin ab. Das ist 10- bis 100-mal löslicher und bildet keine Kristalle.17
Zwei Faktoren bestimmen das Risiko: die chemische Ausfällung von Harnsäure im Urin und der Einfluss des Urin-pH-Werts. Bei saurem Urin-pH überschreitet Harnsäure die Löslichkeitsgrenze und kristallisiert aus. Fazit: Ein höherer Urin-pH erhöht die Löslichkeit von Harnsäure beträchtlich.
Urinalkalisierung und ausreichende Hydratation stellen die zentrale therapeutische Antwort dar. Konkret bedeutet das: auf eine alkalisierende Ernährung umsteigen und ausreichend, aber nicht übermässig viel Wasser trinken. Der angestrebte pH-Wert liegt zwischen 6,2 und 6,8 – dieser Bereich maximiert die Löslichkeit von Harnsäure. Nützliche Massnahmen:
- Eine purinreduzierte Ernährung senkt die Harnsäureproduktion deutlich und reduziert damit das Risiko für Harnsäuresteine.17
- Die Einschränkung des Proteinkonsums verhindert zusätzlich eine Übersäuerung des Urins.60,61
- Viel Gemüse und eine pflanzenbasierte, ausgewogene Kost wirken alkalisierend (= verringern die Säurelast); siehe nachfolgend.60,61,67,68,69
Mit einem Anteil von nur 8–10 % gehören Harnsäuresteine zu den weniger häufigen Nierensteinarten. Wesentlich häufiger treten Calciumsteine (Kalziumsteine, 75-80 %) auf. Diese bestehen überwiegend aus Calciumoxalat (Monohydrat oder Dihydrat) oder Calciumphosphat.
Wissenswert: Calciumoxalat ist pH-unabhängig. Saurer Urin erhöht das Risiko, an Harnsäuresteinen zu erkranken. Basischer bzw. alkalischer Urin von > 7,0 pH hingegen fördert die Ausbildung von Calciumphosphat- und Struvitsteinen (Struvit = MgNH₄PO₄ · 6H₂O).43 Struvitsteine (Ammoniak- und Magnesiumammoniumphosphat, 7–8 %) und Cystinsteine (1–2 %) entstehen am seltensten.43 Struvitsteine entstehen primär durch Infektionen, weniger durch die Ernährung.
Die folgenden Referenzwerte zeigen, ab welchen Konzentrationen Harnsäure in Blut und Urin zu Kristallisation und Steinbildung führt.
Harnsäurewerte in Blut und Urin
Die normalen Harnsäurespiegel im Blut liegen bei Frauen zwischen 1,5 – 6,0 mg/dL und bei Männern zwischen 2,5 – 7,0 mg/dL. Serum-Werte oberhalb gelten als Hyperurikämie. Das Risiko für Gicht steigt mit Dauer und Höhe dieser Überschreitung.12
Die Löslichkeit von Harnsäure in Wasser ist gering. Beim Menschen liegt die durchschnittliche Harnsäurekonzentration im Blut nahe der Löslichkeitsgrenze von 6,8 mg/dL. Hyperurikämie fördert die Bildung von Kristallen. Das löst Entzündungen (Gichtanfälle) aus. In peripheren, kühleren Gelenken und bei niedrigerem pH sinkt die effektive Schwelle, was Kristallisation begünstigt.
Typische Bezeichnungen für Gichtkristalle lauten: Mononatriumurat-Kristalle und MSU-Kristalle (von engl. monosodium urate crystals).
Starke Belastung, z.B. durch Druck oder Bewegung, verändert die lokal wirksame Biochemie im Gelenk. Sie erhöht die Kristallisationsneigung, weil sie die Verweildauer übersättigter Harnsäurelösungen verlängert. Das begünstigt Kristallkeime auf Knorpeloberflächen. Matrixbestandteile der Synovialflüssigkeit fördern die Kristallbildung zusätzlich. Mehrere Studien berichten, dass MSU-Kristalle eine Antikörperbildung auslösen. Diese Antikörper verstärken wiederum die Kristallisation.12,22
Zielbereiche: Klinisch gelten Serumspiegel unter 6 mg/dL als erstrebenswert, bei Tophi unter 5 mg/dL.12 Tophi (Einzahl: Tophus) bezeichnen Gichtknoten im Gewebe, die bei chronischer Gicht auftreten.
Zur Beurteilung der Säurebelastung im Urin dienen pH-Kontrollen. Ein pH < 5,5 kennzeichnet sauren Urin und fördert die Bildung von Harnsäuresteinen. Ein pH zwischen 6,0 und 6,5 gilt als optimal für deren Auflösung und Vorbeugung.12 Bei einem pH-Wert von über 6,5 liegt hingegen der Grossteil der Harnsäure in Form von anionischem Urat vor. Geladenes Urat ist besser löslich, es treten seltener Kristallisationen auf.17,22
Je pflanzenreicher die Ernährung, desto alkalischer der Urin. Eine Beobachtungsstudie aus Boston mit 42 Personen gibt Aufschluss. Der pH-Wert lag für vegane Ernährung bei 6,15. Dagegen für Lacto-Vegetarier bei 5,90 und für Mischkost bei 5,74.61
Nach eigenen Messreihen eines strikten Veganers liegt der pH bei streng pflanzlicher, eiweissarmer Kost oft zwischen 7,5 und 8. Das ist ein Bereich, in dem Harnsäure vollständig gelöst bleibt. Struvitsteine oder Cystinsteine bleiben möglich.
Da der pH-Wert stark von der Ernährung abhängt, besitzt er allein nur eine eingeschränkte Aussagekraft hinsichtlich der Nierengesundheit.
Personen mit genügender Urinmenge entwickeln praktisch keine Steinbildung. Die Konzentration der Stoffe ist zu gering. Die Harndichte (spezifisches Gewicht) beschreibt, wie konzentriert der Urin ist. Sie spiegelt den Flüssigkeitshaushalt genauer wider als die Trinkmenge. Werte zwischen 1,010 und 1,030 g/mL gelten als ideal und zeigen eine gute Nierenfunktion sowie eine ausgeglichene Wasserbilanz. Ab einer Dichte von 1,030 gilt der Urin als stark konzentriert. Das passiert meist infolge geringer Flüssigkeitszufuhr, übermässiger Eiweiss- und Salzaufnahme oder bestimmter Krankheiten.46
Wer überwiegend Gemüse und Früchte isst, nimmt allein über die Nahrung grosse Flüssigkeitsmengen auf. Rechnen Sie mit 1,6 bis 1,8 Liter Wasser pro 2 Kilogramm an naturbelassenen pflanzlichen Lebensmitteln. Damit ist der Wasserbedarf meist gedeckt, sofern die Nieren täglich 1 bis 1,5 Liter Urin ausscheiden. Zusätzliche Trinkmengen dürfen entfallen. Die Trinkmengen-Frage erläutern wir im Abschnitt Wie Leber und Nieren gesund halten. Entscheidend bleibt die Ausscheidungsmenge: Ungetrübter Urin deutet bei gesunden Menschen auf eine gute Flüssigkeitsversorgung und geringe Urinkonzentration hin.12,17
Blut-Serum-Referenzwerte
- Löslichkeitsgrenze (MSU) bzw. Kristallisationsschwelle:
≈ 6,8 mg/dL (~ 405 µmol/L). - Referenz (laborspezifisch!):
Frauen ~ 1,5–6,0 mg/dL (89-357 µmol/L),
Männer ~ 2,5–7 mg/dL (149-416 µmol/L).
| Standardziel | < 6 mg/dL (360 µmol/L) |
| Schwere Gicht/Tophi | < 5 mg/dL (300 µmol/L) |
Urin-Referenzwerte
- Spot-/Morgenurin geeignet für pH-Kontrollen
Ziel-pH-Wert ~6,0–6,5 (Auflösung von Harnsäuresteinen meist > 6,5); pH < 5,5 = hyperazider Urin. - 24-h-Urin (bevorzugt):
typisch 250–750 mg/24 h (Mayo: Männer 200–1000, Frauen 250–750 mg/24 h); Hyperurikosurie oft > 800 mg/24 h.
Gicht, Nierensteine und Ernährung
Purinstoffwechselstörungen stellen ein wichtiges Bindeglied zwischen Gicht und harnsäurehaltigen Nierensteinen dar. In beiden Fällen führen sie zu erhöhten Harnsäurewerten, je nachdem im Blut und/oder im Urin. Ersteres erhöht das Risiko für Gicht, Zweiteres für Harnsäuresteine.
Zusätzlich gilt eine bestehende Gichterkrankung als bekannter Risikofaktor für Nierensteinbildung: Bei einer Gichtdiagnose verdoppelt sich die Wahrscheinlichkeit, auch Nierensteine auszubilden. GichtpatientInnen weisen häufig anhaltend niedrige pH-Werte im Urin auf. Als Ursache für den sauren Urin vermuten ÄrztInnen Defekte in der Ammoniakproduktion, chronische Nierenerkrankungen oder das metabolische Syndrom. Dieser dauerhaft niedrige Urin-pH fördert wiederum die Kristallisation von Harnsäure zu Nierensteinen.64,65
Erhöhte Harnsäurewerte kommen zustande, wenn das Gleichgewicht zwischen Harnsäureproduktion und renaler Ausscheidung ins Wanken gerät. Purinreiche Ernährung, viel freie Fructose und Alkohol triggern eine übermässige Produktion. Andererseits können Faktoren wie Adipositas, Insulinresistenz, hohe Säurelast durch die Ernährung oder genetische Unterschiede die Ausscheidung deutlich vermindern. Dasselbe gilt für Fructosekonsum und Alkohol, die folglich doppelten Schaden anrichten. All dies bewirkt, dass Hyperurikämie auch bei moderater Purinzufuhr auftreten kann.36,54,57,58,59,63,66,69
Sinnvolle Ernährungstipps berücksichtigen daher mehrere Ebenen: Purinzufuhr, Harnsäurespiegel (in Blut und Urin), Produktion und Ausscheidung von Harnsäure, Nierengesundheit, Urin-pH sowie die allgemeine Stoffwechselgesundheit (Begleiterkrankungen, genetische Ursachen, Darmmikrobiom).57,58,59,69
Die westliche Ernährungsweise hat negative Auswirkungen auf alle oben genannten Punkte (genetische Ursachen ausgeschlossen).36,54,57,58,59,63,66 Deshalb empfehlen wir als Gegenpol eine natürliche und pflanzenbasierte Kost mit den Schwerpunkten: purinbewusst, alkalisierend, reich an Ballaststoffen, Vitaminen, sekundären Pflanzenstoffen und Mineralstoffen.
Was eine purinbewusste Ernährung ausmacht, erläutern wir in Teil 4 Purinarme Ernährung neu definiert und Teil 5 Gesund und purinbewusst essen: die Grundlagen.
Eine alkalisierende Ernährungsform beruht primär auf kaliumreiche, naturnahe Pflanzenkost. Sie reduziert die Säurelast durch die Ernährung (DAL = dietary acid load) und erhöht den Urin-pH-Wert.61,67 Gleichzeitig bestätigen jüngere Forschungen positive Effekte auf den Blut-Harnsäurespiegel.63,68,69 Der Verzicht auf tierisches Protein trägt dabei wesentlich zur Alkalisierung des Urins bei.60,61 Eine hohe Proteinzufuhr (v.a. tierischen Ursprungs) schadet zudem unserem Calciumhaushalt:61 Diesen Mechanismus erklären wir in unseren Ausführungen zur Osteoporose.
Werkzeuge wie der PRAL-Index (Potential Renal Acid Load) oder der NEAP-Score (Net Endogenous Acid Production) prägen Forschungsdiskussionen über die Säurelast.60,67,68,69,71 Diese beruhen jedoch auf Schätzwerten: PRAL zur Säurebelastung der Niere durch bestimmte Nährstoffe und NEAP zur Gesamtsäureproduktion im Körper. Somit erfassen Sie nur Teilaspekte und nicht das Gesamtpotential eines natürlichen Lebensmittels.
PRAL-Index (Potential Renal Acid Load)
Als alltägliche Orientierungshilfen zur Alkalisierung liefern primär PRAL-Tabellen Unterstützung. Sie bilden kein absolutes Mass für Risiken oder Effekte ab, da die untersuchten Variablen begrenzt sind.60,67,70,71
Die PRAL-Formel berücksichtigt:60,68,70,71
- den Metabolismus schwefelhaltiger Aminosäuren
- Resorptionsraten im Darm für Kalium, Phosphat, Magnesium, Calcium und Eiweiss
- die Säure-Base-Eigenschaften dieser Nährstoffe
Viele PRAL-Tabellen sind marketinggeprägt, doch leichter zu lesen als wissenschaftliche Abhandlungen über das Thema. Laientaugliche und seriöse Erklärungen basieren einerseits auf den Originalwerten von Remer und Manz70 (1995). Andererseits behalten sie moderne Kritikpunkte im Auge, was zu unterschiedlichen Werten führen kann.67,70,71,72
Gut zu wissen: Der Gehalt an essenziellen Mineralstoffen in einigen Obst- und Gemüsesorten ist in den vergangenen Jahrzehnten deutlich zurückgegangen. Mit Ausnahme von Phosphor sind die Konzentrationen aller Elemente gesunken. Deswegen ist es laut Storz und Ronco (2023)71 zunehmend wichtiger, den Fokus auf folgende Punkte zu legen:
- Pflanzenkost nicht als alleinige Kompensationsmethode für zu hohe PRAL-Werte betrachten, sondern aktiv die Menge an säurebildenden tierischen Lebensmitteln reduzieren.
- Idealerweise auf biologisch produzierte pflanzliche Ernährung umsteigen.
- PRAL-Listen als Wegweiser nutzen - und nicht als unumstössliche Werte.
Nachfolgende Zusammenstellungen veranschaulichen die geschätzte Säurebelastung pro 100 g. Werte unter Null bedeuten "basisch" / "alkalisierend", Werte über Null "säurebildend". Wir nennen die vorteilhaftesten jeweils zuoberst, die stärksten Säurebildner zuunterst. Bei PRAL: Werte nach Lebensmittelgruppen bilden Zahlen aus verschiedenen Quellen Schwankungen ab (siehe Kommentar direkt darunter).
PRAL: Werte nach Lebensmittelgruppen
Spitzenreiter unter den alkalisierenden veganen Lebensmitteln liefert die nächste Übersicht.
PRAL: stark basenbildende vegane Lebensmittel
Auch vegane Lebensmittel können höhere PRAL-Werte verursachen. Bei säurebildenden Beispielen wie Haferflocken zählt neben dem PRAL-Wert jedoch die Gesamtwirkung des Lebensmittels. Hier figurieren die stärksten Säurebildner zuunterst.
PRAL: säurebildende vegane Lebensmittel
Alterungsprozesse
Harnsäure wirkt in moderaten Konzentrationen antioxidativ. Ebenso aktiviert sie zellschützende Signalwege. Das führt zu erhöhter Stressresistenz.53,54
Aber: Chronisch erhöhte Harnsäurewerte erzeugen oxidativen Stress und aktivieren Entzündungsreaktionen über den NLRP3‑Inflammasom‑Komplex. Gleichzeitig beeinträchtigen sie die Endothelfunktion. Diese Veränderungen stehen in direktem Zusammenhang mit altersbedingten Erkrankungen wie Bluthochdruck und Herz‑Kreislauf‑Leiden.52,55
Zhao et al. (2025) unternahmen eine vergleichende Analyse der Bevölkerungsstudien NHANES (USA) und CHARLS (China). Sie weist eine Korrelation zwischen erhöhten Serum-Harnsäurewerten und beschleunigten Alterungsprozessen nach. In der NHANES-Kohorte tritt ein erhöhtes Sterblichkeitsrisiko deutlich zutage. Dieser Zusammenhang bleibt in der CHARLS-Kohorte aus. Es ist ein Hinweis auf populationsspezifische Unterschiede. Beide Studien bestätigen eine U-förmige Beziehung zwischen Serum-Harnsäure und Mortalität. Damit gehen zu niedrige und zu hohe Werte mit gesundheitlichen Risiken einher.55 Der Begriff Optimum statt Minimum oder Maximum ist ein wichtiger Schlüssel zur Gesundheit. Die meisten Menschen kennen ihn nicht und tun unkritisch, was andere tun.
Insgesamt unterstreichen die Studien die Bedeutung eines optimalen Harnsäure-Gleichgewichts. Dies ganz besonders für gesundes Altern und für die Prävention von altersbedingten Krankheiten.
Seltene genetische Defekte
Einige sehr ungewöhnliche Enzymdefekte im Purinstoffwechsel verursachen schwerwiegende Stoffwechselstörungen.
Beim Adenylosuccinase-Mangel (ADSL-Defizienz) blockiert ein Defekt des Enzyms Adenylosuccinat-Lyase den Purinstoffwechsel. Damit steigt die Konzentration von Zwischenprodukten wie SAICAr und S-Ado in Blut, Urin und anderen Körperflüssigkeiten. Betroffene Kinder entwickeln geistige Behinderungen, epileptische Anfälle und Bewegungsstörungen. Viele sterben im Kindesalter.23
Das Lesch-Nyhan-Syndrom entsteht aus einem fast vollständigen Mangel an Hypoxanthin-Guanin-Phosphoribosyltransferase (HGPRT). Ohne dieses Enzym bricht der Salvage-Weg zusammen und die Purinsynthese steigt an. Daher bilden die Betroffenen extreme Mengen an Harnsäure. Gicht, Nierensteine, neurologische Störungen und schwere, selbstverletzende Verhaltensauffälligkeiten zählen zu den Folgen.24
Beim Adenosindeaminase-Mangel (ADA) bleibt der Abbau von Adenosin blockiert. In der Folge entsteht ein Überschuss an Desoxyadenosin und Desoxy-ATP. Dieser wirkt toxisch auf Lymphzellen und hat ihren vorzeitigen Zelltod zur Folge. Das Absterben verursacht eine schwere kombinierte Immundefizienz (SCID). Diese angeborene Störung tritt meist kurz nach der Geburt auf und verläuft unbehandelt tödlich. In einigen Fällen kommen nicht-immunologische Manifestationen hinzu, darunter neurologische Entwicklungsstörungen, Hörverlust oder Skelettfehlbildungen.25
Trotz ihrer Seltenheit verdeutlichen diese Krankheitsbilder die zentrale Rolle der Enzyme im Purinstoffwechsel. Sie beeinflussen Wachstum, Nervensystem und Immunabwehr.
Purine in der Therapie
Mehrere Medikamente greifen gezielt in den Purinstoffwechsel ein und nutzen diese biochemischen Wege therapeutisch.
Allopurinol hemmt das Enzym Xanthinoxidase. Es senkt so die Bildung von Harnsäure. Der Rückgang des PRPP-Verbrauchs bremst gleichzeitig die De-novo-Purinsynthese. Das reduziert den gesamten Purinpool und lindert Gicht oder Harnsäuresteine.17
Azathioprin wandelt der Körper zu 6-Mercaptopurin um. Beide zählen zu den klassischen Purinanaloga. Sie imitieren Purinbasen, blockieren die DNA-Synthese und bremsen so die Vermehrung von Immunzellen. Ärztinnen und Ärzte setzen sie seit Jahrzehnten in der Transplantationsmedizin und bei Autoimmunerkrankungen ein. So etwa nach chirurgischen Eingriffen bei Morbus Crohn. Nebenwirkungen umfassen hauptsächlich eine geschwächte Immunabwehr.26
Die Kombination aus Azathioprin und niedrig dosiertem Allopurinol verändert den Metabolismus zugunsten weniger toxischer 6-Thioinosin-Metaboliten. Das steigert die Wirksamkeit bei chronisch-entzündlichen Darmerkrankungen. Dieser Mechanismus ermöglicht eine geringere Azathioprin-Dosis und verhindert die Bildung toxischer Metaboliten.27 Allopurinol dient zudem als Begleittherapie bei tumorbedingter Hyperurikämie.
Eine zentrale Rolle spielt der Purinstoffwechsel in der Krebsforschung. Tran DH et al. (2024) analysierten den Purinstoffwechsel in Tumorzellen. Sie untersuchten, wie diese ihren Nukleotidbedarf decken. Dabei nutzten die Zellen beide Synthesewege: De-novo und Salvage. Die gezielte Ausschaltung beider Purinstoffwechselwege verringert den Purinpool. Das verlangsamt das Tumorwachstum.28 Xu J et al. (2024) belegten zudem, dass Störungen des Energiestoffwechsels die DNA-Reparatur einschränken. Dieser Prozess gilt für zukünftige Therapien als relevant.29
Eingriffe in den Purinstoffwechsel gewinnen zunehmend an therapeutischer Bedeutung. Sie kommen in der Onkologie und nicht nur bei Gicht oder Autoimmunerkrankungen zum Einsatz.
4 Purinarme Ernährung neu definiert
Weiter oben finden Sie erklärt: Eine dauerhaft purin- und eiweissreiche Ernährung führt zu einer stärkeren Stoffwechselaktivität und damit zur Belastung von Leber und Nieren. Bleibt der Harnsäuregehalt in Blutserum und Urin dauerhaft erhöht, steigt das Risiko für Gicht und Harnsäuresteine. Diese Erkrankungen treten vorrangig bei chronischer Überlastung des Harnsäurestoffwechsels auf (siehe unter Aufnahme, Nutzung und Abbau und Harnsäuresteine). Im Gegensatz dazu entlastet eine purin- und proteinreduzierte Ernährung diese Organe und trägt zu deren Gesundheit bei. Das ist nützlich bei Gicht, Harnsäuresteinen oder zu deren Vorbeugung.
Gibt es Richtwerte für die tägliche Purinzufuhr?
Der Grossteil der Purine im Körper stammt aus eigener Synthese oder aus körperinternem Recycling. Daher ist die Definition einer Untergrenze bzw. einer minimalen Tagesaufnahme nicht sinnvoll. Ebenso wenig existieren offiziell standardisierte Obergrenzen. Der Einfluss von diversen Faktoren auf Purinstoffwechsel und Harnsäurespiegel ist zu komplex20,52,59 für eindeutige Fixpunkte.
Zur groben Orientierung dienen Ernährungsratgeber für Personen mit Nierenkrankheiten und Gicht. Diese arbeiten mit Leitlinien zur Risikoreduktion.
- Die Website der Renal Associates klassifiziert folgendermassen: Eine omnivore Standardernährung liefert täglich 600-1000 mg Purine. Bei einer streng purinarmen Ernährung liegen die täglichen Purinmengen bei rund 100-150 mg pro Tag.
- Klinische Ernährungsempfehlungen zur Prävention und Therapie der Hyperurikämie definieren häufig eine ungefähre Höchstgrenze von 400 mg an Purinen pro Tag. Idealerweise stammen diese nicht aus Fleisch, Fisch und Meeresfrüchten, sondern aus pflanzlichen Lebensmitteln.32
Purinarm oder purinbewusst?
Moderne Ernährungsleitlinien rücken zunehmend vom Konzept purinarmer Ernährung ab und unterstreichen: Die grössten Vorteile entstehen aus purinbewusster, ausgewogener und pflanzenbasierter Kost.57,58,59 Wenn also ErnährungsmedizinerInnen verkünden, dass die traditionelle purinarme Diät57 veraltet ist, dann appellieren sie vorwiegend an eine ganzheitlichere Herangehensweise. Denn eine sinnvolle Ernährungsumstellung erfordert mehr, als lediglich purinreiche Lebensmittel zu meiden.
Tierische Purinquellen enthalten oft ungünstige Begleitstoffe – das erhöht tendenziell den Harnsäurespiegel. Pflanzliche Lebensmittel bringen gesündere Inhaltsstoffe mit und wirken tendenziell protektiv. Deshalb gilt es, den Verzicht auf tierisches Purin zu priorisieren.
Vor- und Begleiterkrankungen erfordern individuelle Anpassungen – besonders bei chronischen Nierenkrankheiten (genetisch oder bluthochdruckbedingt). Diese Personen bringen typischerweise schon erhöhte Harnsäurewerte mit. Folglich sollten sie auch purinreiche pflanzliche Lebensmittel reduzieren und durch purinärmere pflanzliche Alternativen ersetzen.62
Verschiedene Purintabellen helfen, den Puringehalt gezielt einzuordnen.
Wir erklären Ihnen hier:
- wie Sie den Puringehalt in Lebensmitteln richtig einschätzen.
- weshalb tierische und pflanzliche Purinquellen im Körper nicht gleich wirken.
- wie Sie Purintabellen verwenden.
Damit erlangen Sie das Grundwissen für eine purinbewusste und gesunde Ernährung. Ganz am Schluss finden Sie mehrere leckere vegane Rezepte mit geringem Purinanteil.
Puringehalt in Lebensmitteln
In der Regel enthalten proteinhaltige Lebensmittel viele Purine. Zentral betrifft das Fleisch, Fisch und Hülsenfrüchte. Milchprodukte liefern viel Eiweiss, kaum Purine. Milch besteht nicht aus Zellgewebe und enthält deshalb fast keine Nukleinsäuren. Gemüse, Obst und Knollen mit geringem Eiweissgehalt bringen meist wenig Purine.
Ausnahmen bilden Spinat, Blumenkohl und Brokkoli (Broccoli). Obwohl ihr Eiweissgehalt gering ist, enthalten sie vergleichsweise viele Purine. Ihre Begleitstoffe mildern aber die Harnsäurewirkung deutlich.
Hülsenfrüchte beinhalten mittlere Purinmengen, gelten jedoch aufgrund ihrer restlichen Inhaltsstoffe als gut verträglich. Ihre Ballaststoffe und Antioxidantien wirken regulierend. Vorsicht: In vielen Purin-Tabellen stehen nur Werte für getrocknete, nicht für gekochte Hülsenfrüchte. Beim Kochen geht ein Teil der Purine ins Kochwasser über, sodass der Puringehalt des Lebensmittels pro 100 g deutlich sinkt.
Eine purinreduzierte Ernährung ist nicht automatisch gesund. Welche Rolle die Begleitstoffe pflanzlicher Lebensmittel spielen und warum viele pflanzliche Purinquellen trotz höherer Werte unproblematisch bleiben, lesen Sie in der Folge.
Warum pflanzliche Purinquellen gesünder wirken
Wer nur auf den Gesamtpurinwert achtet, übersieht andere wichtige Faktoren. Zwar besitzen alle Purine denselben chemischen Grundkörper; jedoch dominieren in verschiedenen Lebensmitteln unterschiedliche Purinbasen. Diese haben abweichende Auswirkungen auf den Stoffwechsel (siehe unten).32,75 Entscheidend ist ausserdem das jeweilige Begleitmilieu: Tierische Produkte enthalten meist mehr Eiweiss und gesättigte Fette. Pflanzliche Lebensmittel dagegen liefern Ballaststoffe, sekundäre Pflanzenstoffe und häufig Vitamin C.
Epidemiologische Daten bestätigen: Der Verzehr von Fleisch und Fisch erhöht das Risiko für Hyperurikämie und Gicht deutlich. Im Gegensatz dazu führt ein moderater Verzehr von sehr purinhaltigen Gemüsesorten nicht zu einem erhöhten Risiko.38
Eine purinreiche pflanzliche Ernährung löst nur selten einen akuten Gichtanfall aus. Das stellt eine Cross-over-Untersuchung von Zhang Y et al. (2012) fest. Ebenso war das höchste Quintil des Verzehrs von pflanzlichem Protein mit einem geringeren Risiko eines Gichtschubs verbunden (-27 %). Dies verglichen mit dem niedrigsten Quintil. Der Verzehr von purinreichen tierischen Produkten korrelierte hingegen mit einem fünfmal höheren Risiko eines Gichtschubs.39 Dies bedeutet, dass der Körper Purin aus tierischen und pflanzlichen Lebensmitteln aus verschiedenen Gründen unterschiedlich verwertet.
- Ballaststoffe: Ballaststoffe in pflanzlichen Lebensmitteln verlangsamen die Aufnahme anderer Substanzen im Darm, inklusive der Purine.40
- Sekundäre Pflanzenstoffe: Gewisse sekundäre Pflanzenstoffe (u.a. Flavonoide, Anthocyane) hemmen das Enzym Xanthinoxidase. Das reduziert die Umwandlung von Purin zu Harnsäure.40,41
- Vitamin C: Früchte und Gemüse enthalten vielfach grössere Mengen an Vitamin C. Das erhöht die glomeruläre Filtration und senkt die Rückresorption in den Nieren. Dies führt zu einer gesteigerten Ausscheidung von Harnsäure via Urin.40
Folgende Unterschiede erklären, warum der Körper tierische und pflanzliche Purinquellen ungleich verarbeitet:
- Begleitstoffe aus pflanzlichen Lebensmitteln hemmen die Harnsäurebildung oder fördern die Ausscheidung.40,41
- Der Körper metabolisiert Purine aus Fleisch und Fisch besonders rasch. Dies ist ein Nachteil: Pro aufgenommene Purinmenge bedeutet das mehr Harnsäure und ein höheres Risiko für Gicht.32,75
- Viele tierische Lebensmittel, v.a. Muskelfleisch und Fisch, enthalten neben den Purinen Adenin und Guanin auch nennenswerte Mengen des Abbauprodukts Hypoxanthin. Adenin und Guanin baut der Körper über mehrere Schritte zu Harnsäure ab. Hypoxanthin hingegen wandelt er mithilfe des Enzyms Xanthinoxidase schneller in Harnsäure um. Deshalb wirkt es biochemisch "direkter".32,75
Verwendung von Purintabellen
In der Praxis existieren unterschiedliche Methoden zur Darstellung von Purinwerten in Lebensmitteln. Wer purinbewusst isst, nutzt Purintabellen als unverzichtbares Planungsinstrument. Sie dienen der praktischen Orientierung, nicht der exakten Vorhersage der Harnsäurekonzentration. Die darin enthaltenen Werte stellen Annäherungswerte dar (siehe Erklärung weiter unten). Nachfolgend besprechen wir typische Missverständnisse bei der Interpretation von Purintabellen.
Gleiche Lebensmittel mit unterschiedlichem Puringehalt?
Die Angaben in Purin-Tabellen weichen häufig deutlich voneinander ab. Dies weniger wegen Messfehlern, sondern wegen biologischen und analytischen Faktoren. Je nach Methode (freie Basen oder Gesamtpurine), Pflanzenteil, Reifegrad oder Zubereitungsart (roh/gekocht) schwanken die Zahlen signifikant.
Bei demselben Lebensmittel variieren die Angaben teils um mehr als das Doppelte. Dies ist abhängig von Hydrolyse, Wassergehalt und Sorte. Oft bleibt sogar offen, ob die angegebenen Werte rohen oder gegarten Lebensmitteln entsprechen. Einige Tabellen enthalten zusätzlich den berechneten Harnsäuregehalt.
So lesen Sie Purin-Tabellen
- Methode klären: Hydrolyse-Methoden ergeben höhere Werte (Gesamtpurine). Andere messen nur freie Basen. Diese liefern niedrigere Werte.
- Quelle & Jahr beachten: Verwendet die Tabelle seriöse Datenbanken und ist sie aktuell? Bekannte Datenbanken: ODS/USDA Release 2, BLS. Literatur: Souci/Fachmann/Kraut,31 Japan Society of Gout.
- Roh / gekocht / getrocknet unterscheiden: Kochen verdünnt pro 100 g; Trocknen konzentriert. Für Vergleiche über Lebensmittelgruppen dient in unseren Tabellen die Spalte mg/kcal.
- Garen & Auslaugen: Purine gehen ins Kochwasser über. Wer die Purinlast senken will, schüttet Kochwasser ab und nutzt es nicht weiter.
- Pflanzenteil, Reifegrad, Sorte: Gemüse und Pilze zeigen grosse Spannbreiten je nach Teil, Reife und Varietät.
- Portion statt 100 g mitdenken: Getrocknete Pilze/Hülsenfrüchte wirken pro 100 g purinreich. Eine Portion relativiert das.
Wie stark die Werte schwanken, erkennen Sie am Beispiel Brokkoli. Je nach Datenquelle liegen die Angaben zwischen etwa 41 und 70 mg pro 100 g (Tabelle 1). Beim Kochen gelangen Purine ins Wasser. Darum liegt gekochter Brokkoli im unteren Bereich dieser Spanne.
Neuere Tabellen wie USDA, Souci/Fachman/Kraut und Kaneko K et al. messen die einzelnen Purinbasen direkt. In der deutlich älteren Untersuchung von 1987 führten Wolfram/Colling nach Aufschluss der Probe eine enzymatische Konversion der Purine durch. Dann gaben sie die so gebildete Harnsäuremenge an. Die Bestimmung der Harnsäuremenge erfolgte photometrisch.
Wir haben für einzelne Zutaten den Wert aus Wolfram/Colling verwendet, da neue Untersuchungen diese Zutaten nicht behandeln. Dafür haben wir den Harnsäurewert mithilfe des stöchiometrischen Verhältnisses zu Purin umgerechnet, damit ein Vergleich mit den Purinwerten möglich ist.
Tabelle 1: Beispiel Brokkoli – Unterschiede nach Quelle
Berechnungsmethoden: Purine, Harnsäure
Die analytisch genaueste Bestimmung erfolgt über eine direkte Messung einzelner Purinbasen. Verschiedene Methoden (Nukleinsäure-Hydrolyse, HPLC, UV-Spektroskopie, enzymatische Bestimmung) ermöglichen eine differenzierte Quantifizierung von Adenin, Guanin, Hypoxanthin und Xanthin auf molekularer Ebene.
Viele ernährungswissenschaftliche Datenbanken, darunter auch USDA-basierte Datensammlungen, geben den Gesamtpuringehalt von Lebensmitteln in mg pro 100 g an. Diese Werte beschreiben die Purinzufuhr, erlauben jedoch keine direkte Aussage über die Harnsäurebildung im Körper.
Zur theoretischen Abschätzung der möglichen Harnsäurebildung existieren verschiedene methodische Ansätze:
Die stöchiometrische Berechnung basiert auf dem vollständigen (1:1) Abbau der Purinbasen Adenin und Guanin (über Hypoxanthin und Xanthin) zu Harnsäure. Jeweils 1 Mol Purinbase führt zu 1 Mol Harnsäure. Daraus resultiert über die Molekulargewichte ein rechnerischer Umrechnungsbereich von etwa 1,1 bis 1,25 mg Harnsäure pro mg Purinbase.
Das Harnsäureäquivalent dient als praxisübliche Näherung, abgeleitet aus den gemessenen Purinbasen. Die Gesamtpurine (Adenin, Guanin, Hypoxanthin, Xanthin) fliessen unter der Verwendung des Molekulargewichts der Harnsäure (168,1 g/mol) in entsprechende Masseinheiten ein. In der Praxis gilt ein mittlerer Umrechnungsfaktor von etwa 1,2 als gebräuchlicher Richtwert.32
Ergänzend stellt der Purin-Stickstoff eine alternative Bezugsgrösse dar. Da Purinbasen und Harnsäure jeweils vier Stickstoffatome enthalten, ermöglicht dieser Ansatz eine vereinfachte quantitative Abschätzung des Purinabbaus über den Stickstoffanteil. Daraus resultiert näherungsweise ein Verhältnis von etwa 1 mg Purin-Stickstoff zu rund 3 mg Harnsäure. Dieser Wert dient vor allem der laboranalytischen Vereinfachung und stellt kein biologisches Modell der tatsächlichen Harnsäurebildung dar.
Vereinfachte Purintabellen geben häufig nur kategoriale Angaben (niedrig, mittel, hoch) wieder. Sie dienen primär der ernährungspraktischen Orientierung. Eine transparente Ausweisung der Mess- und Berechnungsverfahren erfolgt meist nicht.
Masseinheit pro kcal (zusätzlich zu pro 100 g)
Tabellen geben Puringehalte vielfach pro 100 g an. Jedoch variiert der Kaloriengehalt in Lebensmitteln stark. Deshalb finden Sie bei unseren Tabellen neben dem Wert pro 100 g zusätzlich Angaben pro Kilokalorie.
Die Angabe mg/kcal ist hilfreich, wenn Sie zwischen Lebensmitteln mit ähnlicher Energie wählen. Zum Beispiel zwischen verschiedenen Proteinquellen (Fleischsorten / Hülsenfrüchten). So vergleichen Sie die Purinbelastung pro aufgenommener Energie.
Für die praktische Umsetzung im Alltag dient die Angabe pro 100 g. Online kursieren auch Tabellen mit Angaben zu Portionsgrössen. Achten Sie bei diesen auf realistische Mengenangaben.
Kalorienbedarf
Richtwerte für den Kalorienbedarf: vorwiegend sitzende Tätigkeiten, wenig Bewegung: Frauen ≈ 1800 kcal, Männer ≈ 2300 kcal. Der tatsächliche Bedarf hängt ab von Geschlecht, Alter, Körpergrösse und -gewicht sowie Aktivitätsniveau. Wer sein Gewicht über längere Zeit hält, nimmt so viele Kalorien auf, wie der Körper verbraucht. Das beschreibt exakt das Prinzip der Energiebilanz.
Der empfohlene Body-Mass-Index liegt laut der WHO (Weltgesundheitsorganisation) mittlerweile zwischen 18,5 und 24,9. Berechnung: Körpergewicht (kg) / (Körpergrösse in m)². Eine sinnvolle Bewertung des BMI berücksichtigt stets die individuelle Konstitution, den Lebensstil, das Alter und den Körperfettanteil. Allein vermittelt der BMI kein vollständiges Bild der Gesundheit. Zunehmend gilt das Taille-Hüft-Verhältnis (Waist-to-Hip Ratio) als besseres Mass. Es bezieht die Fettverteilung im Körper mit ein. Berechnung: Taillenumfang in cm/Hüftumfang in cm. Für Ihre langfristige Gesundheit ist es entscheidend, das Normalgewicht zu erreichen und kontinuierlich zu halten.
Tierische Lebensmittel
Innereien – etwa Leber oder Niere – weisen sehr hohe Purinwerte auf.³¹ Wir lassen diese in den Tabellen zugunsten von regelmässig verzehrten Nahrungsmitteln weg. Fisch, Geflügel, Rind- und Schweinefleisch dominieren mit viel Purin (Tabellen 2a-2c). Im Gegensatz dazu enthalten Milchprodukte, wie Joghurt und Käse, wenig Purin, ebenso Hühnereier. Warum wir Milch und Milchprodukte dennoch nicht empfehlen, erfahren Sie hier: Milch besser nicht. Über die gesundheitsfördernde oder -schädigende Wirkung eines Lebensmittels entscheiden nicht allein die Purine.
Tabelle 2a: Purin in Fleisch
Tabelle 2b: Purin in Fischen
Tabelle 2c: Purin in Milchprodukten und Eiern
Daten zur Tabelle: Purine (mg/100g) aus USDA and ODS-NIH Database for the Purine Content of Foods Release 2.0 (2025), Werte mit ** stammen aus Wolfram&Colling 1987, berechnet aus Harnsäure (Mittelwert) durch 1,1 bzw. 1,25 (stöchiometrisches Verhältnis).
Kalorien (kcal/100g) aus USDA Food Data, ausser Werte mit * = FDDB: Kalorientabelle und Ernährungstagebuch.
Pflanzliche Lebensmittel
Pflanzliche Lebensmittel enthalten in der Regel wenig Purin. Ausnahmen finden Sie in der Tabelle 3.
- Frische Petersilie beispielsweise liefert sehr viel Purin pro Kalorie. Wegen der geringen Verzehrmenge ist der tatsächlich aufgenommene Gehalt jedoch meist klein.
- Algen und gewisse Pilze enthalten meist viel Purin – ebenso Spinat, Gemüsepaprika, Blumenkohl, Kürbis und Brokkoli.
Wie viel Purin enthalten Sojaprodukte? Normale Sojamilch (ungesüsst) weist rund 19,34 mg Purin pro 100 g auf. Diese Daten stammen aus Fukuuchi T et al. (2022), die handelsübliche japanische Produkte untersuchten. Zu Tofu liefert die Studie keine Werte.44 Hier die Werte für Tofu aus der USDA/ODS-NIH-Datenbank (Release 2.0, 2025): etwa 31 mg pro 100 g (roh) und 54 mg pro 100 g (angebraten). Demnach gilt Tofu als purinarmes Lebensmittel, vergleichbar mit Nüssen.30
Tabelle 3: Pflanzliche Lebensmittel mit viel Purin
Im Folgenden gehen wir auf die einzelnen Gruppen von pflanzlichen Lebensmitteln genauer ein. Sie sehen auf einen Blick, was zu einer purinbewussten oder purinreduzierten Ernährung beiträgt – und was nicht. Dass höhere Purinwerte in pflanzlichen Lebensmitteln kaum Risiken bergen, erläutern wir weiter oben bei Warum pflanzliche Purinquellen gesünder wirken.
Hülsenfrüchte und Getreide(-produkte)
Hülsenfrüchte und Getreide weisen deutlich andere Eigenschaften auf als Gemüse. Die meisten Tabellen geben ihre Purinwerte in getrockneter Form an, was roher Qualität entspricht. Üblicherweise verzehren Menschen Hülsenfrüchte und Getreide gekocht. Beim Kochen übernehmen diese Lebensmittel Wasser und quellen auf. Das senkt den Puringehalt gekochter Hülsenfrüchte und Getreide pro 100 g deutlich. Die Aufnahme pro kcal bleibt gleich. Einen Einblick in die Purinwerte von Hülsenfrüchten und Getreide gibt Ihnen Tabelle 4. Besonders viel Purin enthalten Weizenkeime. Im Allgemeinen gilt das für alle keimenden Lebensmittel. So bei Brokkolisprossen (130 mg/100g) oder Radieschensprossen (73 mg/100g).³⁰
Pro 100 g liefern Hülsenfrüchte und Getreide(-produkte) teilweise hohe Purinwerte. Doch relativ zur aufgenommenen Energie ergibt das nicht mehr als gewisse andere pflanzliche Proteinquellen.
Tabelle 4: Purin in Hülsenfrüchten und Getreide(-produkten)
Gemüse und Kräuter
Der Puringehalt der meisten Gemüsesorten liegt unter 50 mg pro 100 g. Einige Ausnahmen wie Petersilie haben wir oben in Tabelle 3 angesprochen. Weitere finden Sie in Tabelle 5a. Zu den Spitzenreitern zählen Petersilie, Spinat, Gemüsepaprika, Blumenkohl, Kürbis und Brokkoli.
Andere Gemüsesorten liegen zwischen 15 und 50 mg pro 100 g. Besonders wenig Purin (< 15 mg) enthalten Zucchini, Gurken, Tomaten, Salate, Süsskartoffeln, Cherrytomaten, gekochte Kartoffeln, Mais und Karotten (Tabelle 5b).
Tabelle 5a: Purin in Gemüse und Kräutern
Tabelle 5b: Purin in Gemüse und Kräutern
Pilze und Algen
Der Puringehalt von Pilzen und Algen variiert je nach Sorte und Zubereitungsart stark (Tabelle 6). Rohe Pilze und Algen enthalten pro 100 g weniger Purin als getrocknete. Der Wasserverlust beim Trocknen erhöht die Nährstoffdichte, aber verändert die Menge pro kcal nicht.
Eine purinarme Ernährung schliesst Austern-Seitlinge besser aus. Rohe Champignons, Enoki oder Shiitake wirken vorteilhafter. Rohe Wakame – etwa als Wakame-Salat – enthalten sehr viel Purin. Nori-Algen weisen etwas weniger Puringehalt pro Kalorie auf. Gegen Jodmangel reicht ein Gramm getrocknete Wakame für die gesamte Tagesration.
Tabelle 6: Purin in Pilzen und Algen
Samen
Samen bringen teilweise viel Purin mit (z.B. Mohnsamen, Sonnenblumenkerne). Bezogen auf den Energiegehalt fällt der Wert deutlich geringer aus (Tabelle 7). So gesehen, liegt der Wert meist unter 0,3 mg Purin pro kcal. Zum Vergleich: Purinreiches Gemüse erreicht 1,0 bis 7,5 mg pro kcal. Samen verursachen im Purinstoffwechsel keine Probleme und passen gut in eine purinbewusste Ernährung. Vor allem wegen ihres Reichtums an wertvollen Nährstoffen.
Tabelle 7: Purin in Samen
Nüsse
Nüsse liefern ebenfalls wenig Purin. Die Angaben in verschiedenen Tabellen differieren teilweise deutlich. Für Erdnüsse reicht die Spannbreite von 10 bis 49 mg pro 100 g, für Mandeln von 15 bis über 31 mg. Selbst die höchsten Werte gelten noch als unbedenklich für eine purinarme Diät. Bezogen auf die Energieaufnahme (mg/kcal) liegt der Puringehalt von Nüssen unter dem von Samen (Tabelle 8). Mit 0,03–0,08 mg/kcal tragen Nüsse kaum zur Harnsäurebelastung bei. Bei erhöhtem Harnsäurespiegel oder Gicht bieten sie eine gut verträgliche Eiweiss- und Fettquelle.
Tabelle 8: Purin in Nüssen
Früchte
Frische Früchte liefern wenig Purin, meist unter 40 mg pro 100 g.31 Trockenobst ist purinreicher, da alle Nährstoffe konzentrierter vorliegen.
Getrocknete Goji-Beeren: Ihr Puringehalt liegt mit 5,5 mg pro 100 g im niedrigen Bereich. Aufgrund der hohen Energiedichte ergibt das nur 0,02 mg Purin pro kcal, ist also vernachlässigbar. So bleibt die Purinbelastung pro Kalorie gering (Tabelle 9). Hingegen enthalten sie 8,9 g Protein pro 100 g.34,35 Damit nehmen sie den Platz als proteinreichste getrocknete Beeren ein.
Etwas mehr Purin enthalten Avocados, Bananen und Erdbeeren.30
Fruchtsäfte weisen teilweise niedrige Puringehalte auf (1,1 mg Purin/100 g).30 Über die Fructose erhöhen sie trotzdem das Gichtrisiko. Jamnik et al. (2016) analysierten zwei grosse Kohortenstudien mit insgesamt 125'299 Personen. Die Meta‑Analyse erzielte ein relatives Risiko (RR) von 1,62 (95 % CI 1,28–2,03, p < 0,0001) für die Entwicklung von Gicht. Das ist ein Vergleich vom höchsten gegenüber dem niedrigsten Fructosekonsum.36 Leider unterscheidet die Untersuchung nicht zwischen dem Konsum von Früchten und Fruchtsäften.
Menschen mit Gicht meiden Fruchtsäfte mit Vorteil. Diese liefern Fructose in freier Form und ohne die natürliche Fruchtmatrix. Dadurch gelangen die enthaltenen Zucker rasch in den Stoffwechsel. Die anschliessende Verarbeitung, primär der Fructoseabbau in der Leber, kann mit einer erhöhten Harnsäurebildung verbunden sein. Ganze Früchte wirken dank Ballaststoffen, Vitamin C und sekundären Pflanzenstoffen völlig anders. Dies erläutern wir unter Warum pflanzliche Purinquellen gesünder wirken.
Verzichten Sie nie auf frische Früchte – insbesondere auf reifes, nährstoffreiches Obst. Das belegt die Kohortenstudie von Rai SK et al. 2024 mit 122'679 US-amerikanischen Männern und Frauen. Die Studie verglich pflanzenbasierte und nicht pflanzenbasierte Ernährungsmuster im Hinblick auf das Gichtrisiko. Selbst bei einer Ernährung mit ungesunden pflanzlichen Lebensmitteln trat Gicht seltener auf als bei nicht pflanzenbasierter Kost. Ein höherer Verzehr einer gesunden, pflanzenbasierten Ernährung ging mit einem wesentlich geringeren Gichtrisiko einher. Die Kost bestand aus Vollkornprodukten, frischen Früchten und Gemüse etc. Eine besonders ungesunde pflanzenbasierte Ernährung ergab ein leicht höheres Risiko – v.a. bei Frauen. Sie enthielt hauptsächlich Fruchtsäfte, Süssigkeiten, Desserts, raffinierte Getreideprodukte etc.37 Diese zuletzt erwähnte Ernährungsform steht im klaren Gegensatz zu einer naturnahen pflanzlichen Ernährung.
Die unterschiedliche Wirkung von Früchten, Fruchtsäften und Fruchtsirupen ist entscheidend, um den eigenen Zuckerkonsum richtig einzuschätzen. Mehr dazu im Artikel Gesunde Süsse? Zwischen Mythos und Wirklichkeit.
Tabelle 9: Purin in Früchten
5 Gesund und purinbewusst essen: die Grundlagen
Hier fassen wir zusammen: Purinbewusste Menschen verzichten auf Fleisch und Fisch. Eier, Milch und Milchprodukte enthalten wenig Purin. Dennoch spricht ethisch und gesundheitlich vieles gegen ihren Verzehr. Vermeiden Sie Fruchtsäfte und Lebensmittel mit freier Fructose – etwa Agavensirup, Maissirup oder gesüsste Getränke.
Idealerweise bleibt Alkohol ganz weg – einschliesslich hefelastiger, alkoholfreier Biere. Bier liefert je nach Gärung und Hefefilterung 10-150 mg Purin pro 100 g. Alkoholfreie, hefereiche Sorten enthalten teils mehr Purin als gefilterte alkoholische Biere. Ethanol behindert die renale Harnsäureausscheidung und steigert den Laktatspiegel im Blut. Beides trägt zur Erhöhung der Harnsäurewerte bei. Purinfreie Getränke wie Wein und Sekt erhöhen die Harnsäurewerte wegen ihres Ethanolgehalts.21,33
Wie im vorigen Haupttitel besprochen, gehören pflanzliche Lebensmittel nicht auf die Vermeidungsliste. Beachten Sie v.a. bei Nierenkrankheiten und metabolischem Syndrom: Pflanzliche Purinlast sinkt durch gezielte Massnahmen. Z.B., indem Sie purinreiche Quellen nicht kombinieren, etwa Spinat mit gewissen Pilzen oder Blumenkohl mit Petersilie. Allerdings: Bei strikt purinarmer Kost vermeiden Sie besser Spinat, Brokkoli, Kürbis, Gemüsepaprika, Blumenkohl, Pilze und Algen.
Bevorzugen Sie eine ballaststoffreiche Ernährung und konsumieren Sie gelegentlich fermentierte Lebensmittel mit Probiotika. Diese unterstützen eine gesunde Darmflora. Eine stabile Darmflora fördert den Abbau von Harnsäure im Darm.
Vegane Sojaprodukte enthalten wenig Purin. Normale Sojamilch (ungesüsst) weist rund 19,34 mg/100g auf.44 100 g Tofu enthalten gemäss der USDA/ODS-NIH-Datenbank etwa 31 mg im rohen Zustand und angebraten 54 mg. Diese Werte klassifizieren sie als purinarme Lebensmittel.30
Wichtig ist: Jede Ernährung kann langfristig ungesund wirken, wenn Nährstoffmängel auftreten. Der hier verlinkte Beitrag erläutert die wichtigsten Nährstoffe sowie Wege, vermeidbare Ernährungsfehler zu umgehen: Veganer essen oft ungesund. Vermeidbare Ernährungsfehler.
Vegane Rezepte mit wenig Purin
Ob purinbewusst oder purinreduziert - in beiden Fällen ist eine abwechslungsreiche und genussvolle Ernährung möglich. Pflanzliche Lebensmittel verbinden automatisch Geschmack mit Purinarmut, Nährstoffdichte und Nachhaltigkeit. Eine Auswahl an leckeren und gesunden Rezepten mit tiefer Purinlast finden Sie in unserer Rezept-Datenbank:
Das Erb-Müesli liefert zum Frühstück eine nährstoffreiche Basis. Der Puringehalt pro Kalorie ist gering und es enthält wertvolle Omega-3-Fettsäuren.
Purinarmes aus der Salatküche passt gut als Hauptgericht oder Beilage:
- Papaya a la Mexicana mit Avocados
- Gesunder, ölfreier Rote-Bete-Salat mit Apfel
- Roh-veganer, ölfreier Zucchinisalat mit Tomate und Basilikum
- Orangen-Fenchelsalat mit Mandeln
- Zitrussalat mit Sumak-Dressing, Berberitzen und Pistazien
- Chicorée-Feigensalat mit Bleichsellerie und Avocados
- Birnen-Rucola-Salat mit Quinoa und Balsamico-Dijon-Dressing
- Griechischer Grünkohl-Salat mit Kichererbsen und Oliven
- Gesunder süsslich-scharfer Grünkohlsalat mit Roter Bete
- Roher Zuckerschotensalat mit Walnüssen und Datteln
Kombinieren Sie Ihre Lieblingssalate mit frischen Früchten und Gemüse. Würzen Sie diese mit einem ölfreien Salatdressing oder einer Vinaigrette.
Probieren Sie eines der folgenden Rezepte für eine schmackhafte, herzhafte und purinbewusste Hauptspeise:
- Gefüllte Zucchini mit Quinoa-Tomaten-Mischung
- Quinoa-Bowl mit Kichererbsen und Mais
- Rosenkohl mit Maronen und Fenchelsamen
- Ackerbohneneintopf mit Dillsauce und gemahlenem Kurkuma
- Feurige roh-vegane Tomatensuppe mit Avocado und Basilikum
- Kräftige Rote-Bete-Suppe mit Fenchel- und Koriandersamen
- Bohneneintopf mit Mangold und Tomaten
- Apfel-Linsen-Dal mit Kurkuma und Kreuzkümmel
- Stuffed Tomatoes mit Hirse, getrockneten Tomaten und Oliven
- Gebackener Wirsing mit Dinkelkörnern, Karotten und Tomaten
- Fruchtige Rote-Bete-Fenchel-Cremesuppe mit Apfel und Kurkuma
Frische Früchte passen ideal zu kleinen Zwischenmahlzeiten oder als süsser Abschluss. Aus ihnen entstehen mit wenig Aufwand purinarme Desserts. Etwa das Erb-Resveratrol-Dessert mit dunklen Trauben.
Viele Desserts überzeugen geschmacklich und liefern wenig Purine: rohe Schokoladencrème, roh-veganer Blaubeerkuchen oder roh-veganer Karottenkuchen.
Literaturverzeichnis - 75 Quellen (Link zur Evidenz)
| 1. | * Narratives Review Purines are ubiquitous biomolecules that sustain life. Purines are incorporated into DNA and RNA, found as the energy currency of cells (ATP and GTP), used as sig naling molecules (ATP, cAMP, and cGMP), and inte grated into coenzymes (FAD, NADþ, NADPþ, and coenzyme A). These purines are generated by either or both of the two pathways: de novo purine biosynthesis (DNPB) or purine salvage. DOI: 10.1080/10409238.2020.1832438 Study: weak evidence | Pareek V, Pedley AM, Benkovic SJ. Human de novo purine biosynthesis. Crit Rev Biochem Mol Biol. 2021;56(1):1-16. |
| 2. | * experimentelle Studie In mammals, the two primary routes for the synthesis of the adenine nucleotides ATP, ADP and AMP, and, as a consequence, the major bioactive metabolite adenosine, are the de novo purine biosynthesis (DNPB) pathway, and the purine salvage pathway (PSP). Of the two, the PSP dominates in both the mammalian brain and heart. This is because the PSP utilizes the breakdown products of ATP, occasioned by the high energy demands of these organs, to rapidly regenerate adenine nucleotides. This resynthesis route, while efficient and energetically favourable, leaves these organs vulnerable to loss of salvageable metabolites, with the potential for protracted depletion of the means to synthesize ATP, and the ability to deploy neuro- and cardioprotective adenosine. DOI: 10.1016/j.neuropharm.2022.109370 Study: weak evidence | Gessner P, Lum J, Frenguelli BG. The mammalian purine salvage pathway as an exploitable route for cerebral bioenergetic support after brain injury. Neuropharmacology. 2023;224:109370. |
| 3. | ● The dominance of nucleic acids and molecular biology in contemporary biochemistry tends to obscure the fact that biological and chemical knowledge of the purines substantially predated their discovery as nucleic acid constituents and can be traced back over 200 years. The first of these compounds to be isolated was uric acid (1) obtained by Scheele and Bergman in 1776 from bird excreta, human urine and urinary calculi. Undoubtedly this early discovery was greatly facilitated by the relatively low solubility of uric acid and hence its tendency to crystallize easily from biological fluids and extracts. Interest in the chemistry of urinary calculi also led Marcet, some forty years later, to the discovery of xanthine (2). Guanine (3) was isolated by Magnus in 1844 from guano, hence the name, and this discovery was followed in 1850 by Scherer’s isolation of hypoxanthine (4) from beef spleen. The last of the commonly occurring purines to be discovered was adenine (5) obtained by Kossel in 1885-6 from beef pancreas. The dominance of nucleic acids and molecular biology in contemporary biochemistry tends to obscure the fact that biological and chemical knowledge of the purines substantially predated their discovery as nucleic acid constituents and can be traced back over 200 years. The first of these compounds to be isolated was uric acid (1) obtained by Scheele and Bergman in 1776 from bird excreta, human urine and urinary calculi. Undoubtedly this early discovery was greatly facilitated by the relatively low solubility of uric acid and hence its tendency to crystallize easily from biological fluids and extracts. Interest in the chemistry of urinary calculi also led Marcet, some forty years later, to the discovery of xanthine (2). Guanine (3) was isolated by Magnus in 1844 from guano, hence the name, and this discovery was followed in 1850 by Scherer’s isolation of hypoxanthine (4) from beef spleen. The last of the commonly occurring purines to be discovered was adenine (5) obtained by Kossel in 1885-6 from beef pancreas. DOI: 10.1007/978-94-011-4906-8_6 Book: strong evidence | Brown EG. Purines. Ring Nitrogen and Key Biomolecules. 2012:128-166. |
| 4. | ●
Book: moderate evidence | Martz E. Timeline of Protein Chemistry. 2002. Zusammenfassung aus dem Buch Tanford Ch, Rynolds J. Nature's Robots - A History of Proteins. Oxford University Press, 2001. |
| 5. | ● 2.1 Discovery of Purines and Pyrimidines The history of purines and pyrimidines began in 1776 when the Swedish pharmacist Carl Wilhelm Scheele isolated uric acid from bladder stones (Scheele 1776). Almost seven decades later, in 1844, guanine was isolated by Unger from the faeces of Peruvian guano sea birds (Unger 1846). At the end of the nineteenth century, several principal purines (adenine, xanthine and hypoxantine) and pyrimidines (thymine, cytosine and uracil) were discovered by Ludwig Karl Martin Leonhard Albrecht Kossel (1853–1927; see Jones 1953; Bendich 1955; Persson 2012; the original Kossel report appeared in Chem. Ber., 1885, 18, 79). Interestingly, already at that stage it was believed that these substances constitute the main part of cell nuclei; Kossel followed experimental protocols of Friedrich Miescher (1844–1895), who was the first to isolate the nuclear material rich in phosphorus that was called ‘nuclein’ (Miescher 1874; Hoppe-Seyler 1871). In the same period the great Emil Fischer started to investigate the structure of caffeine and related compounds (Fischer 1881). He solved the structures and confirmed them by synthesis. It was also Emil Fischer who, based on his structural studies, introduced the term ‘purines’ (purum uricum) (Fischer 1907); this was one of the reasons for his Nobel Prize in 1902. The term ‘pyrimidines’ was introduced by (Pinner 1885). An arduous task of determining the sugar part of nucleosides (and nucleotides) followed and was finally solved by Phoebus Aaron Levene (Levene and Jacobs 1908; Levene and Tipson 1931). In 1927, Gustav Embden and Margarete Zimmermann described adenosine monophosphate in skeletal muscle (Embden and Zimmermann 1927). Adenosine 50 -triphosphate (ATP) was discovered in 1929, independently by Karl Lohmann in Germany and by Cyrus Hartwell Fiske and Yellagaprada SubbaRow in the USA (Fiske and SubbaRow 1929; Lohmann 1929). Lohman (1898–1978) was in those days working as the assistant of Otto Meyrhoff in Berlin; Fiske (1890–1978) was an associate professor in Harvard Medical School in Boston, and SubbaRow (1896–1948) was Fiske’s PhD student (Fig. 2.1). Lohman’s publication appeared several months earlier (in August 1929) than the paper by Fiske and SubbaRow (which was published in October 1929), and yet the latter had obtained the first evidence for ATP probably as early as 1926. It all came to a climax in August 1929, during the thirteenth Physiological Congress in Boston when Lohman and Fiske discussed the priority matters. Whether Fiske briefed Otto Meyerhof, who was Lohmann’s director, about his discovery (and then Meyerhof pushed Lohman’s publication) or not, remains a matter of doubt (the dramatic history of ATP discovery is described in detail in Maruyama 1991). In the following decade, the role of ATP in cell energetics was firmly established and the concept of the ‘high-energy phosphate bond’ was introduced by Fritz Lipman (Lipman 1941). DOI: 10.1007/978-3-642-28863-0_2 Book: strong evidence | Burnstock G, Verkhratsky A. Early History of Purinergic Signaling. In: Purinergic Signalling and the Nervous System. Berlin/Heidelberg: Springer;2012:7-66. |
| 6. | * Historische Betrachtung und Geschichte zu Protein. Hatte Hofmeister die amidartige Verknüpfung der Aminosäuren in den Proteinen postuliert, so erbrachte Emil Fischer (1852-1919)82 dafür den exakten chemischen Beweis. Emil Fischer erhielt den Nobelpreis für Chemie 1902 für „seine synthetischen Arbeiten auf dem Gebiet der Zucker und der Purine“. DOI: - | Schwenke KD. Vom Eyweiss zum Protein: Zur Geschichte eines Begriffes. Mitteilungen Gesellschaft Deutscher Chemiker. Frankfurt/Main;2007;19:25-49. |
| 7. | ● Proteins are made up of 20 amino acids. Each amino acid has an α-carboxyl group, a primary α-amino group, and a side chain called the R group (see Image. Amino Acid Generic Structure). Unlike other amino acids, proline has a secondary amino group. The side chain varies from 1 amino acid to the other. Nutritionally, amino acids are divided into 3 groups—essential, nonessential, and semi-essential. Semi-essential amino acids are synthesized by the body but are designated essential during periods of stress. Nine amino acids, including histidine, isoleucine, leucine, lysine, methionine, phenylalanine, threonine, tryptophan, and valine, are classified as essential amino acids because they cannot be synthesized by human or other mammalian cells. Therefore, these amino acids must be supplied from an exogenous diet. Besides 20 amino acids that participate in protein synthesis, recently, 2 more new amino acids have been described—selenocysteine and pyrrolysine. Selenocysteine occurs at the active site of several enzymes, including thioredoxin reductase and glutathione peroxidase. Pyrrolysine is not present in humans but is used in the biosynthesis of proteins in some methanogenic species, such as archaea and bacteria. Website | Lopez MJ, Mohiuddin SS. Biochemistry, essential amino acids. In: StatPearls. National Library of Medicine. 2024. |
| 8. | * Narratives Review For at least 60 years, it has been the convention to divide amino acids into two categories: indispensable (or essential) and dispensable (or nonessential). This categorization provides a convenient, and generally useful, way of viewing amino acid nutrition. However, despite the longevity of the convention, as more information has become available, the distinctions between dispensable and indispensable amino acids, at least at the metabolic level, have become increasingly blurred. According to this restricted metabolic definition of essentiality, threonine and lysine (and perhaps tryptophan) are the only truly essential amino acids. the original nutritional definition of an indispensable amino acid was, “One which cannot be synthesized by the animal organism out of materials ordinarily available to the cells at a speed commensurate with the demands for normal growth.“ This is because some indispensable amino acids can be synthesized from precursors that are structurally very similar. For example, methionine can be synthesized both by transamination of its keto acid analogue and by remethylation of homocysteine. In this sense, then, the mammal is capable of synthesizing leucine, isoleucine, valine, phenylalanine and methionine. However, this is not new synthesis, because the branched-chain keto acids and homocysteine were originally derived from branched-chain amino acids and methionine, respectively. According to this restricted metabolic definition of essentiality, threonine and lysine (and perhaps tryptophan) are the only truly essential amino acids.
DOI: 10.1093/jn/130.7.1835S Study: weak evidence | Reeds PJ. Dispensable and indispensable amino acids for humans. J Nutr. 2000;130(7):1835S–1840S. |
| 9. | ● Nucleic Acid Digestion The nucleic acids DNA and RNA are found in most of the foods you eat. Two types of pancreatic nuclease are responsible for their digestion: deoxyribonuclease, which digests DNA, and ribonuclease, which digests RNA. The nucleotides produced by this digestion are further broken down by two intestinal brush border enzymes (nucleosidase and phosphatase) into pentoses, phosphates, and nitrogenous bases, which can be absorbed through the alimentary canal wall. The large food molecules that must be broken down into subunits are summarized in Table 2. Website | LumenLearning: Chemical Digestion and Absorption: A Closer Look. |
| 10. | * Narratives Review Here, we review the current understanding of the intestinal absorption of nucleobases and analogs. This includes recent knowledge about the efflux transport of those compounds across the basolateral membrane when exiting epithelial cells, following brush border uptake, in order to complete the overall absorption process; the facilitative transporters of equilibrative nucleoside transporter 1 (ENT1/SLC29A1) and equilibrative nucleobase transporter 1 (ENBT1/SLC43A3) may be involved in that in many animal species, including human and rat, without any major species differences. DOI: 10.1248/bpb.b20-00342 Study: weak evidence | Yuasa H, Yasujima T, Inoue K. Current Understanding of the Intestinal Absorption of Nucleobases and Analogs. Biol Pharm Bull. 2020;43(9):1293-1300. |
| 11. | ● Kapitel in Fachlexikon (Enzyklopädie-Beitrag) Purine nucleotide degradation starts with nucleoside for mation (adenosine, inosine, and guanosine) through removal of phosphate moieties (Figure 3) mainly catalyzed by the 50 nucleotidase enzymes. Inosine and guanosine, through the action of purine-nucleoside phosphorylase, are transformed into the purine bases hypoxanthine and guanine, respectively. Adenosine is converted into inosine by the enzyme adenosine deaminase. Guanine, on the other hand, is converted to xanthine by guanine deaminase. Finally, the purine bases hypoxanthine and xanthine (oxypurines) are oxidized to urate by the enzyme xanthine oxidoreductase, one of its iso forms being xanthine oxidase, which is a substrate for com monly used urate-lowering gout medications. In general, the activity of these enzymes is regulated by substrate availability. In humans and primates, urate is the final product of purine metabolism, but in most other animals, urate is degraded to allantoin by the enzyme uricase. DOI: 10.1016/B978-0-12-386456-7.04303-3 Book: moderate evidence | Gaffo AL. Crystal Diseases. In: McManus LM, Mitchell RN. Pathobioloogy of Human Disease. 2014:1935-1949. |
| 12. | * Narratives Review At physiologic pH, uric acid is a weak acid with a pKα of 5.8. Uric acid exists majorly as urate, the salt of uric acid. As urate concentration increases in blood, uric acid crystal formation increases. The normal reference interval of uric acid in human blood is 1.5 to 6.0mg/dL in women and 2.5 to 7.0mg/dL in men. The solubility of uric acid in water is low, and in humans, the average concentration of uric acid in blood is close to the solubility limit (6.8mg/dL). When the level of uric acid is higher than 6.8mg/dL, crystals of uric acid form as monosodium urate (MSU). Humans cannot oxidize uric acid to the more soluble compound allantoin due to the lack of uricase enzyme. Normally, most daily uric acid disposal occurs via the kidneys [2]. The production and catabolism of purines are relatively constant between 300 and 400mg per day. The kidneys eliminate approximately two-thirds, while the gastrointestinal tract eliminates one-third of the uric acid load. Almost all uric acid is filtered from glomeruli, while post-glomerular reabsorption and secretion regulate the amount of uric acid excretion. The proximal tubule is the site of uric acid reabsorption and secretion, and approximately 90% is reabsorbed into blood. This is primarily accomplished at the proximal tubular level by transporters that exchange intracellular anions for uric acid. Almost all reabsorption of uric acid occurs at the S1 segment of the proximal tubule. In the S2 segment of the proximal tubule, uric acid is secreted to a greater extent than that which undergoes reabsorption. Post-secretory reabsorption occurs at a more distal site of the proximal tubule, and approximately 10% of the filtered uric acid appears in the urine [1].
The kidneys eliminate approximately two-thirds, while the gastrointestinal tract eliminates one-third of the uric acid load. Almost all uric acid is filtered from glomeruli, while post-glomerular reabsorption and secretion regulate the amount of uric acid excretion. The proximal tubule is the site of uric acid reabsorption and secretion, and approximately 90 % is reabsorbed into blood. Almost all reabsorption of uric acid occurs at the S1 segment of the proximal tubule. In the S2 segment of the proximal tubule, uric acid is secreted to a greater extent than that which undergoes reabsorption. Post-secretory reabsorption occurs at a more distal site of the proximal tubule, and approximately 10 % of the filtered uric acid appears in the urine. DOI: 10.1016/j.ijcard.2015.08.109 Study: weak evidence | Maiuolo J, Oppedisano F et al. Regulation of uric acid metabolism and excretion. Int J Cardiol. 2016;213:8-14. |
| 13. | * Beobachtungsstudie mit 123 anurischen Hämodialysepatienten Serum urate levels (SUAs) are regulated by the balance between production and excretion of uric acid. Urate is excreted via renal and extra-renal pathways, the latter mainly involving the intestinal tract. According to radio-isotope experiments conducted more than half a century ago1,2,3,4,5,6,7,8,9,10,11,12, roughly two-thirds of urate excretion occurs via the renal pathway, and the remaining one-third mainly via the intestine in normal individuals. In the intestine, uric acid is also excreted by several urate transporters including ABCG219,20,21,22. The expression of ABCG2 in the intestine is remarkable compared to other intestinal urate transporters (e.g. SLC2A9, SLC17A4, and ABCC4) (browsed THE HUMAN PROTEIN ATLAS, https://www.proteinatlas.org/, 2022/8/17). Additionally, it has been reported that single nucleotide polymorphisms (SNPs) of ABCG2 have an order of magnitude greater impact on the SUA and gout than do the SNPs of other urate transporters expressed in the intestine in the general population23,24. The impact of ABCG2 SNPs was even greater in chronic kidney disease patients who have lower renal urate excretion than in the general population24,25. Indeed, there are many papers suggesting that ABCG2 is the major exporter in extra-renal urate excretion26,27,28,29,30,31,32. SUA and PoolUA increased significantly with ABCG2 dysfunction, and extra-renal ABCG2 could excrete up to approximately 60% of the daily uric acid turnover in hemodialysis patients. Our findings indicate that the extra-renal urate excretion capacity can expand with renal function decline and highlight that the extra-renal pathway is particularly important in the uric acid homeostasis for patients with renal dysfunction. In other words, extra-renal ABCG2 can excrete up to approximately 60% of the uric acid production in response to decreased renal function. Therefore, ABCG2-mediated urate excretion in the intestine would serve an important role in compensating for the loss of renal urate excretion under conditions of decreased or lost renal function. DOI: 10.1038/s41598-022-26519-x Study: moderate evidence | Ohashi Y, Toyoda M et al. Evaluation of ABCG2-mediated extra-renal urate excretion in hemodialysis patients. Sci Rep. 2023;13(1):93. |
| 14. | ● Kapitel in Buch Book: strong evidence | Matthews DE. Proteins and amino acids. In: Shils ME, Olson JA, Shike M, Ross AC, editors. Modern Nutrition in Health and Disease. 9th ed. Philadelphia: Lippincott, Williams & Wilkins; 1999. |
| 15. | * Prospektive Beobachtungsstudie (Kohortenstudie) DOI: 10.1093/ndt/gfab036 Study: moderate evidence | Wagner S, Merkling T et al. Water intake and progression of chronic kidney disease: the CKD-REIN cohort study. Nephrol Dial Transplant. 2022;37(4):730-739. |
| 16. | * Narratives Review We previously demonstrated that some hyperuricemic patients who were being treated with an XOR inhibitor still had high plasma XOR activities independent of uric acid levels, indicating resistance to an XOR inhibitor (17). Those subjects were being treated for diabetes mellitus and/or had obesity and liver dysfunction. In addition, plasma XOR activities have been reported to be unexpectedly high in some female subjects with uric acid levels of <4.0 mg/dL who had insulin resistance and/or liver dysfunction (18). These findings indicate the possible significance of lowering plasma activity of XOR, not only lowering uric acid level. Rather than reducing uric acid level, inhibiting plasma XOR activity could be a novel therapeutic strategy for cardiovascular and metabolic diseases DOI: 10.1152/ajpendo.00378.2020 Study: weak evidence | Furuhashi M. New insights into purine metabolism in metabolic diseases: role of xanthine oxidoreductase activity. American Journal of Physiology-Endocrinology and Metabolism. 2020;319(5):E827–E834. |
| 17. | * Why most patients with gout present with acidic urine yet only 20% have uric acid stone formation remains unclear. Narratives Review uric acid stones: Hyperuricuria, low urinary output and acidic urine are well known contributing factors. However, the most important factor for uric acid stone formation is persis tently acidic urine.
Uric acid is the end product of purine metabolism in humans. In other mammals uric acid is further broken down into allantoin by the enzyme uricase. Allantoin is 10 to 100 times more soluble compared with uric acid. Humans and Dalmatian dogs are the only known mammals prone to uric acid stone formation. However, the mechanism of stone for mation in the Dalmatian dog is related to an increased frac tional excretion of uric acid
Two factors contrib ute to uric acid solubility: uric acid concentration and solu tion pH. However, the solubility of uric acid in urine is primarily determined by urinary pH. The first pKa of uric acid is at a pH of 5.5, resulting in the loss of 1 proton from uric acid and the formation of anionic urate.17 The second pKa is 10.3, which has no physiological significance in humans. The supersaturation of urine with uric acid occurs whenurinary pHisless than 5.5. In contrast, at a pH of more than 6.5 the majority of uric acid is in the form of anionic urate (fig. 1).
Urinary alkalization with potassium citrate or sodium bicarbonate is a highly effective treatment, resulting in dissolution of existing stones and prevention of recurrence
The primary treatment modal ity is dietary restriction of purine rich foods. If this approach is unsuccessful, allopurinol is the medication of choice. Po tassium citrate is also effective in preventing calcium oxalate crystallization.45 Patients with symp tomatic hyperuricemia or those not responding to dietary modifications should receive allopurinol. Allopurinol is a xanthine oxidase inhibitor that converts hypoxanthine to xanthine and xanthine to uric acid. Xan thine and hypoxanthine are soluble and are excreted by the kidney. Allopurinol also deceases de novo purine synthesis. Inhibition of purine synthesis does not occur in patients with myeloproliferative disorders or hypoxanthine guanine phos phoribosyl transferase deficiency. Therefore, xanthine stones may form during allopurinol therapy in these individu als.77,78 Oxypurinol is a metabolite of allopurinol. High dose allo purinol therapy rarely has been associated with oxypurinol stones or nephropathy.79 In patients with myeloproliferative disorders allopurinol should be given before chemotherapy to reduce the risk of uric acid stones due to cell lysis. DOI: 10.1016/S0022-5347(05)64439-4 Study: weak evidence | Shekarriz B, Stoller ML. Uric acid nephrolithiasis: current concepts and controversies. J Urol. 2002;168(4 Pt 1):1307-1314. |
| 18. | ● Dazu die Unterseiten Fibromyalgie-Syndrom, Morbus Bechterew, Systemischer Lupus erythematodes (SLE), Glossar, Osteoporose, Rheumatoide Arthritis, Psoriasis-Arthritis, Sjögren-Syndrom, Sklerodermie (systemische Sklerose), Juvenile idiopathische Arthritis (JIA), Vaskulitis, Arthrose, Weichteilrheuma, Gicht, Pseudogicht. Website | Rheumaliga ch: Rheuma von A bis Z. |
| 19. | ● Book: moderate evidence | Hettenkofer HJ (Hrsg.). Rheumatologie: Diagnostik – Klinik – Therapie. 5. Aufl. Stuttgart: Georg Thieme Verlag; 2003. |
| 20. | * Narratives Review Gout, the most common inflammatory joint disease worldwide [1], is characterized by the deposition of monosodium urate (MSU) crystals in joints and surrounding tissues, causing acute pain and inflammation. Recognized since ancient times [2] as the “disease of kings” due to its associations with lifestyle factors, gout’s pathogenesis centers on elevated serum uric acid (SUA) levels, or hyperuricemia, which is now recognized as a primary etiological factor for crystal deposition. The importance of managing gout and hyperuricemia extends beyond simply reducing painful joint flares. Hippocrates, who described gout around 400 BC, observed potential associations with broader health issues [6], a notion that research in the 20th and 21st centuries has supported and expanded. Today, gout and hyperuricemia are recognized as systemic metabolic disorders associated with a range of comorbidities, including cardiovascular diseases, chronic kidney disease, metabolic syndrome, and hepatic steatosis. Hyperuricemia does not necessarily lead to gout. It has been reported that only up to 36% of hyperuricemic individuals develop gout attacks. It has, however, been found that only about half of the individuals with SUA concentrations of ≥600 μmol/L (approximately 10 mg/dL) developed clinically evident gout over a 15-year period [23]. It is not completely clear why some hyperuricemic individuals develop gout attacks and others do not. The mechanisms implicated include the overstimulation of cell proliferation and inflammation, the production of genetic variance in chemotactic cytokines, and the internalization of pro-apoptotic and inflammatory factors induced by extracellular uric acid . DOI: 10.3390/jcm13247616 Study: weak evidence | Timsans J, Palomäki A, Kauppi M. Gout and hyperuricemia: a narrative review of their comorbidities and clinical implications. JCM. 2024;13(24):7616. |
| 21. | * Narratives Review Another cause of overproduction of uric acid relates to acceleration of ATP degradation to AMP, a precursor of uric acid (fi gure 1). This overproduction can arise with excessive alcohol or fructose consumption. DOI: 10.1016/S0140-6736(09)60883-7 Study: weak evidence | Richette P, Bardin T. Gout. The Lancet. 2010;375(9711):318-328. |
| 22. | * Narratives Review While hyperuricemia is a clear risk factor for gout, local factors have been hypothesized to play a role in crystal for mation, such as temperature, pH, mechanical stress, cartilage components, and other synovial and serum factors. Interest ingly, several studies suggest that MSU crystals may drive the generation of crystal-specific antibodies that facilitate future MSU crystallization. Using this definition, hyperuricemia occurs at serum urate levels >6.8 mg/dL [4]. Overly acidic urine is also a critical driver of UA stone formation and is an identifiable risk factor in the majority of UA stone formers [53, 54]. Whereas synovial fluid and/or serum pH are maintained within a narrow range, urine pH can varymorewidely. Ataurinary pHofless than5.5,urinary urate exists largely as UA, the undissociated or protonated form. In contrast to ionized urate, UA is more hydrophobic and less soluble. Concentrations of urate that would be under saturated as an ion become supersaturated as UA, allowing crystals to precipitate. Understanding the process of UA stone formation in a patient can guide treatment. In particular, urine alkalinization is an important approach for stone reduction. Increased fluid intake and reduction of urinary urate excretion through urate lowering medications are less important. less than5.5,urinary urate exists largely as UA, the undissociated or protonated form. DOI: 10.1007/s11926-013-0400-9 Study: weak evidence | Martillo MA, Nazzal L, Crittenden DB. The crystallization of monosodium urate. Curr Rheumatol Rep. 2014;16(2):400. |
| 23. | * Narratives Review Adenylosuccinate lyase ADSL) deficiency is a defect of purine metabolism affecting purinosome assembly and reducing metabolite fluxes through purine de novo synthesis and purine nucleotide recycling pathways. Biochemically this defect manifests by the presence in the biologic fluids of two dephosphorylated substrates of ADSL enzyme: succinylaminoimidazole carboxamide riboside (SAICAr) and succinyladenosine (S-Ado). More than 80 individuals with ADSL deficiency have been identified, but incidence of the disease remains unknown. The disorder shows a wide spectrum of symptoms from slowly to rapidly progressing forms. The fatal neonatal form has onset from birth and presents with fatal neonatal encephalopathy with a lack of spontaneous movement, respiratory failure, and intractable seizures resulting in early death within the first weeks of life. Diagnosis is facilitated by demonstration of SAICAr and S-Ado in extracellular fluids such as plasma, cerebrospinal fluid and/or followed by genomic and/or cDNA sequencing and characterization of mutant proteins. Over 50 ADSL mutations have been identified and their effects on protein biogenesis, structural stability and activity as well as on purinosome assembly were characterized. To date there is no specific and effective therapy for ADSL deficiency. DOI: 10.1007/s10545-014-9755-y Study: weak evidence | Jurecka A, Zikanova M et al. Adenylosuccinate lyase deficiency. Journal of Inherited Metabolic Disease. 2014;38(2):231-241. |
| 24. | * Narratives Review Deficiency of hypoxanthine-guanine phosphoribosyltransferase (HPRT) activity is an inborn error of purine metabolism associated with uric acid overproduction and a continuum spectrum of neurological manifestations depending on the degree of the enzymatic deficiency. Several mechanisms can be identified that contribute to uric acid overproduction in HPRT deficiency [27, 28]. a) HPRT catalyses the salvage synthesis of inosine monophosphate (IMP) and guanosine monophosphate (GMP) from the purine bases hypoxanthine and guanine respectively, utilizing 5'-phosphoribosyl-1-pyrophosphate (PRPP) as a co-substrate (Figure 1). The combination of deficient recycling of purine bases with increased synthesis of purine nucleotides explains marked uric acid overproduction in HPRT deficiency. Neurological manifestations include severe action dystonia, choreoathetosis, ballismus, cognitive and attention deficit, and self-injurious behaviour. Compulsive self-injurious behaviour is the most striking feature of Lesch-Nyhan syndrome and is only present in patients with the complete enzyme defect, although some Lesch-Nyhan patients never show auto-destructive behaviour. DOI: 10.1186/1750-1172-2-48 Study: weak evidence | Torres RJ, Puig JG. Hypoxanthine-guanine phosophoribosyltransferase (HPRT) deficiency: Lesch-Nyhan syndrome. Orphanet J Rare Dis. 2007;2:48. |
| 25. | * Narratives Review Adenosine deaminase deficiency (ADA) is a purine salvage pathway deficiency that results in buildup of toxic metabolites causing death in rapidly dividing cells, especially lymphocytes. The most complete form of ADA leads to severe combined immune deficiency (SCID). Adenosine deaminase deficiency (ADA) is a purine salvage pathway defect leading to toxic buildup of the substates adenosine (Ado) and deoxyadenosine (dAdo) and buildup of dAdo nucleotides (dAXP).1 ADA is expressed in almost all cells but has very high activity in lymphocytes because they are rapidly dividing.1,2 ADA deficiency can lead to sensorineural hearing loss, skeletal defects, and neurodevelopmental deficits, but the immunological manifestations are potentially life-threatening.3,4 ADA severe combined immune deficiency (SCID) results from the most complete form of ADA deficiency where there is <1% ADA activity and usually presents near birth.5 Late onset ADA can also be severe with <1% activity and lead to ADA SCID, or it can be less severe with partial activity causing a combined immune deficiency (CID), and either of these may be missed on T cell receptor excision circle (TREC) newborn screening (NBS) which is done in the first days of life.6 Combined immune deficiency from ADA deficiency may present later in life with varying degrees of B cell, T cell, and NK cell dysfunction. To assure that no cases of ADA SCID are missed at least one state, Michigan, now adds ADA enzyme screening to its newborn screening panel. DOI: 10.2147/TCRM.S350762 Study: weak evidence | Secord E, Hartog NL. Review of Treatment for Adenosine Deaminase Deficiency (ADA) Severe Combined Immunodeficiency (SCID). Ther Clin Risk Manag. 2022;18:939-944. |
| 26. | * Systematisches Review Purine analogues such as azathioprine (AZA) and 6‐mercaptopurine (6‐MP) have been used in clinical practice for over five decades. 6‐MP and its prodrug AZA […] are purine antimetabolites that reduce cell proliferation and have immune modulating properties. 6‐MP is metabolised to its active component 6‐thioguanine nucleotide which competitively interferes with nucleic acid metabolism by inhibiting the proliferation of T and B lymphocytes. Moderate certainty evidence suggests that AZA and 6‐MP may be superior to placebo for maintenance of surgically‐induced remission in participants with Crohn’s disease
DOI: 10.1002/14651858.CD010233.pub3 Study: strong evidence | Gjuladin-Hellon T, Iheozor-Ejiofor Z et al. Azathioprine and 6-mercaptopurine for maintenance of surgically-induced remission in Crohn's disease. Cochrane Database Syst Rev. 2019;8(8):CD010233. |
| 27. | * Narratives Review Interest in allopurinol re-emerged in 1965 when it was recognised that it could be used to reduce uric acid levels in patients with gout and tumour related hyperuricemia [20, 26]. DOI: 10.1007/s10620-022-07719-x Study: weak evidence | Turbayne AK, Sparrow MP. Low-Dose Azathioprine in Combination with Allopurinol: The Past, Present and Future of This Useful Duo. Dig Dis Sci. 2022;67(12):5382-5391. |
| 28. | * Tierstudie / Experimentelle Arbeit mit Mäusen Purine nucleotides are vital for RNA and DNA synthesis, signaling, metabolism, and energy homeostasis. To synthesize purines, cells use two principal routes: the de novo and salvage pathways. Traditionally, it is believed that proliferating cells predominantly rely on de novo synthesis, whereas differentiated tissues favor the salvage pathway. Unexpectedly, we find that adenine and inosine are the most effective circulating precursors for supplying purine nucleotides to tissues and tumors, while hypoxanthine is rapidly catabolized and poorly salvaged in vivo. Notably, feeding mice nucleotides accelerates tumor growth, while inhibiting purine salvage slows down tumor progression, revealing a crucial role of the salvage pathway in tumor metabolism. These findings provide fundamental insights into how normal tissues and tumors maintain purine nucleotides and highlight the significance of purine salvage in cancer. DOI: 10.1016/j.cell.2024.05.011 Study: weak evidence | Tran DH, Kim D et al. De novo and salvage purine synthesis pathways across tissues and tumors. Cell. 2024;187(14):3602-3618.e20 |
| 29. | * narratives Review Self-renewal and differentiation are two characteristics of hematopoietic stem cells (HSCs). Under steady physiological conditions, most primitive HSCs remain quiescent in the bone marrow (BM). They respond to different stimuli to refresh the blood system. The transition from quiescence to activation is accompanied by major changes in metabolism, a fundamental cellular process in living organisms that produces or consumes energy. Byproducts from the cellular metabolism can also damage DNA. To counteract such insults, mammalian cells have evolved a complex and efficient DNA damage repair (DDR) system to eliminate various DNA lesions and guard genomic stability. In response to stress, HSCs mobilize out of the niche, entering the cell cycle for division [3]. The transition from quiescence to activation is accompanied by major metabolic and mitochondrial changes that are important for balanced decisions between self-renewal and differentiation to generate enough hematopoietic stem progenitor cells (HSPCs) while preventing HSC exhaustion. Fundamental cellular processes involved in metabolism can also damage DNA through increasing reactive oxygen species (ROSs) or generating toxic byproducts. It has emerged that cellular metabolic regulation not only generates DNA damage but also impacts DNA repair. Cellular metabolism is intimately linked to the maintenance of genomic integrity, with metabolic cues influencing DDR pathways and vice versa [5]. In general, the DNA damage in HSCs is endogenous, majorly induced by reactive oxygen species, aldehydes, and replication stress. Our recent study reveals that FA HSCs exhibit a heightened dependence on OXPHOS and undergo a rapid switch from glycolysis to OXPHOS under oxidative stress to cope with oxidative DNA damage. Mechanistically, the tumor suppressor p53 functions as the key master regulator mediating this transition. p53 regulates energy metabolism at the glycolytic and OXPHOS steps via the transcriptional regulation of its downstream genes, such as the synthesis of SCO2, a member of the COX-2 assembly involved in the electron-transport chain.
DOI: 10.3390/cells13090733 Study: weak evidence | Xu J, Fei P et al. Crosstalk between DNA Damage Repair and Metabolic Regulation in Hematopoietic Stem Cells. Cells. 2024;13(9):733. |
| 30. | ● Website | USDA and ODS-NIH Database: Purine Content of Foods Release 2.0 (2025). |
| 31. | ● Book: moderate evidence | Der Kleine Souci/Fachmann/Kraut, Lebensmitteltabelle für die Praxis. 6. Auflage. Stuttgart: Wissenschaftliche Verlagsgesellschaft; 2023. |
| 32. | * Originalarbeit (Primärstudie, experimentell-analytisch) 4. IN NUTRITIONAL THERAPY FOR GOUT AND HYPERURICEMIA In Japan, lifestyle interventions for patients with hyperuricemia/gout are shown in the Guidelines for the Management of Hyperuricemia and Gout.13) The major points of lifestyle interventions are nutritional therapy, restriction of alcohol consumption and recommendations for physical training. Nutritional therapy suggests an appropriate intake of energy and water and a reduced intake of dietary purines (less than 400 mg/d) and fructose. Education and proper guidance are also thought to play a crucial role in improving the clinical course of the disease with or without drug therapy in the United States.4,5,36,37) In the Japanese guidelines, food is categorized according to the purine amount (very large, large, small, very small). Patient with gout or hyperuricemia are advised to avoid overeating the foods that contain a very large or large amount of purine (Table 9). These foods contain >200 mg/100 g of purines. In several epidemiological studies, the consumption of meat and fish was strongly correlated with elevated uric acid serum concentrations and the risk of gout.6,8–12) In the present review, many meats and fishes contained >100 mg/100 g of purine.
Thus, foods containing small amounts of total purine and those containing mainly adenine and guanine are considered to be beneficial for hyperuricemic patients and those with gout.
5. CONCLUSION Two important points should be taken into consideration regarding nutritional therapy for gout or hyperuricemia with particular respect for the restriction of dietary purines. The first is the amount of total purines in the food and the second is what types of purine bases are included. The consumption of foods that contain >200 mg/100 g of purines, especially with a high ratio of hypoxanthine, is considered to be a high risk for hyperuricemia. This group includes animal meats, fish meats, and some shrimps. Epidemiological studies have shown that a high intake of such foods is related to the elevation of serum uric acid concentrations and thus is correlated with the risk of gout. Because liver and milt also contains a high amount of purines, heavy consumption of these foods is not recommended even if the purines are mainly adenine and guanine. However, moderate consumption of metallic fish that contain a considerable amount of guanine is recommended not only for the management of gout and hyperuricemia but also for decreasing cardiovascular disease risk. High intake of low-purine foodstuffs, such as dairy products, cereals, beans, vegetables, mushrooms, and soybean products, is strongly recommended. DOI: 10.1248/bpb.b13-00967 Study: weak evidence | Kaneko K, Aoyagi Y et al. Total purine and purine base content of common foodstuffs for facilitating nutritional therapy for gout and hyperuricemia. Biol Pharm Bull. 2014;37(5):709-721. |
| 33. | * Originalarbeit (Primärstudie, experimentell-analytisch) DOI: 10.1007/BF02023808 Study: weak evidence | Wolfram G, Colling M. Gesamtpuringehalt in ausgewählten Lebensmitteln. Zeitschrift für Ernährungswissenschaft. 1987;26:205-213. |
| 34. | ● Website | USDA United States Department of Agriculture. FoodData Central. |
| 35. | ● Website | Food Database (fddb info): Kalorientabelle und Ernährungstagebuch. |
| 36. | * Systematisches Review und Meta-Analyse Our systematic review and meta-analysis of prospective cohort studies supports the association between fructose intake and increased risk of developing gout. The strength of evidence for the association between fructose consumption and risk of gout was low, as assessed by GRADE. It means that further research is likely to have a significant impact on our confidence in the effect estimate and is likely to change the estimate. DOI: 10.1136/bmjopen-2016-013191 Study: strong evidence | Jamnik J, Rehman S et al. Fructose intake and risk of gout and hyperuricemia: a systematic review and meta-analysis of prospective cohort studies. BMJ Open. 2016;6(10):e013191. |
| 37. | * Prospektive Kohortenstudie In this cohort study of 122 679 US men and women, adherence to an overall plant-based dietary pattern that includes both healthy and unhealthy plant foods was not associated with gout. However, higher intake of a healthy plant-based diet that specifically emphasizes healthier plant-based foods was associated with lower gout risk, while an unhealthy plant-based diet was associated with higher gout risk, particularly in women. An overall plant-based diet index (PDI), as well as healthy (hPDI) and unhealthy (uPDI) versions of this index that emphasize healthy and less healthy plant-based foods, respectively. Supplement 1 -> foods in diets DOI: 10.1001/jamanetworkopen.2024.11707 Study: moderate evidence | Rai SK, Wang S et al. Adherence to Healthy and Unhealthy Plant-Based Diets and the Risk of Gout. JAMA Netw Open. 2024;7(5):e2411707. |
| 38. | * Prospektive Kohortenstudie Higher levels of meat and seafood consumption are associated with an increased risk of gout, whereas a higher level of consumption of dairy products is associated with a decreased risk. Moderate intake of purine-rich vegetables or protein is not associated with an increased risk of gout. DOI: 10.1056/NEJMoa035700 Study: moderate evidence | Choi HK, Atkinson K et al. Purine-rich foods, dairy and protein intake, and the risk of gout in men. N Engl J Med. 2004;350(11):1093-1103. |
| 39. | * Case-Crossover-Studie The study findings suggest that acute purine intake increases the risk of recurrent gout attacks by almost fivefold among gout patients. Avoiding or reducing amount of purine-rich foods intake, especially of animal origin, may help reduce the risk of gout attacks. We found that the short-term impact of purine from plant sources on the risk of gout attacks was substantially smaller than that from animal purine sources. Also, in a large prospective study of incident gout, the long-term, habitual consumption of purine-rich vegetables was not associated with the risk of incident gout. Interestingly, in that study, the highest quintile of vegetable protein consumption was actually associated with a 27% lower risk of gout compared with the lowest quintile. Our analysis of purine quantities suggests that these findings of small or null effects of purine intake from plant sources can be explained by the substantially lower amounts of purine content in those food items. Other healthy nutrients of vegetable items (eg, fibre or healthy fat) could contribute to reducing long-term weight gain and lowering insulin resistance. DOI: 10.1136/annrheumdis-2011-201215 Study: moderate evidence | Zhang Y, Chen C et al. Purine-rich foods intake and recurrent gout attacks. Ann Rheum Dis. 2012;71(9):1448-1453. |
| 40. | * Narratives Review Uric acid (UA) is produced in the liver and excreted through the kidneys and intestines. If UA is overproduced or its excretion reduces, the concentration of UA increases, leading to hyperuricemia and gout. The high concentration of UA is also related to cardiovascular disease, hypertension, obesity, and other diseases. Fruits are healthy foods. However, fruits contain fructose and small amounts of purine, and the product of their metabolism is UA. Therefore, theoretically, eating fruits will increase the concentration of serum UA. Fruit components are numerous, and their effects on serum UA are complex. According to the current research, fructose, purine, polyphenols, vitamin C, dietary fiber, and minerals present in fruits influence serum UA concentrations. . In most mammals, UA is oxidized to allantoin, which is easily soluble in water, under the action of enzyme UA oxidase. However, humans lack UA oxidase and hence cannot convert UA into allantoin (Wu et al., 2021). Therefore, excessive production or reduced excretion will increase the serum UA concentrations (Maiuolo et al., 2016). Hyperuricemia occurs when the serum UA exceeds its normal concentration. Persistent hyperuricemia can cause the deposition of UA crystals in joints and other places, leading to gout (Li et al., 2019). However, polyphenols can reduce the production of UA by inhibiting the activity of XO. Quercetin can bind to the active center of XO and prevent xanthine from entering the active center of XO; therefore, quercetin can inhibit the activity of XO, and reduce the generation of UA (Ahn et al., 2020; Mehmood et al., 2019). Additionally, gallic acid, epicatechin, catechin, hesperidin, naringenin, genistein, and other polyphenols are also effective XO inhibitors (Mehmood et al., 2019; Mohos et al., 2020). Figure 4 shows the mechanism of polyphenols inhibiting XO. Polyphenols can reduce UA levels by inhibiting XO, reducing the reabsorption of UA, and improving the excretion of UA. Vitamin C can not only reduce the serum UA levels, but also increase the antioxidant capacity of humans. Dietary fiber can slow down the reabsorption rate of UA and promote the excretion of UA. Minerals in fruits also reduce serum UA concentrations. DOI: 10.1111/jfbc.13911 Study: weak evidence | Zou F, Zhao X, Wang F. A review on the fruit components affecting uric acid level and their underlying mechanisms. J Food Biochem. 2021;45(10):e13911. |
| 41. | * Primärstudie, in vitro-Experimente / Laborstudie Various dietary flavonoids were evaluated in vitro for their inhibitory effect on xanthine oxidase, which has been implicated in oxidative injury to tissue by ischemia-reperfusion. Xanthine oxidase activity was determined by directly measuring uric acid formation by HPLC. The structure-activity relationship revealed that the planar flavones and flavonols with a 7-hydroxyl group such as chrysin, luteolin, kaempferol, quercetin, myricetin, and isorhamnetin inhibited xanthine oxidase activity at low concentrations (IC50 values from 0.40 to 5.02 μM) in a mixed-type mode, while the nonplanar flavonoids, isoflavones and anthocyanidins were less inhibitory. These results suggest that certain flavonoids might suppress in vivo the formation of active oxygen species and urate by xanthine oxidase. DOI: 10.1271/bbb.63.1787 Study: weak evidence | Nagao A, Seki M, Kobayashi H. Inhibition of xanthine oxidase by flavonoids. Biosci Biotechnol Biochem. 1999;63(10):1787-1790. |
| 42. | * Narratives Review The SLC28 family consists of three subtypes of sodium-dependent, concentrative nucleoside transporters, CNT1, CNT2, and CNT3 (SLC28A1, SLC28A2, and SLC28A3, respectively), that transport both naturally occurring nucleosides and synthetic nucleoside analogs used in the treatment of various diseases. These subtypes differ in their substrate specificities: CNT1 is pyrimidine-nucleoside preferring, CNT2 is purine-nucleoside preferring, and CNT3 transports both pyrimidine and purine nucleosides. Early studies in isolated mammalian tissues and cell lines demonstrated that nucleoside uptake is characterized by low- and high-affinity systems and that the high-affinity system(s) is active, concentrative, and Na+-dependent. The low-affinity system is now recognized as the equilibrative nucleoside transporter (ENT) family, SLC29, whereas SLC28 is responsible for high-affinity transport. DOI: 10.1007/s00424-003-1107-y Study: weak evidence | Gray JH, Owen RP, Giacomini KM. The concentrative nucleoside transporter family, SLC28. Pflugers Arch. 2004;447(5):728-734. |
| 43. | ● Most patients with nephrolithiasis (75%-85%) form calcium stones, most composed primarily of calcium oxalate (monohydrate or dihydrate) or calcium phosphate. The other main types include uric acid (8%-10%), struvite (calcium magnesium ammonium phosphate, 7%-8%), and cystine stones (1%-2%). Calcium oxalate stones are the most common type of renal calculi, comprising 70% to 75% of all urinary stones. While chemically identical, they may present as 2 different crystalline forms: calcium oxalate monohydrate (whewellite, very hard) or a dihydrate (weddelite, brittle). These stones typically form in acidic urine but may be found with calcium phosphate, forming the central nidus.
Calcium phosphate calculi may be seen as the less soluble carbonate apatite (hydroxyapatite, apatite) and brushite (calcium hydrogen phosphate). They account for about 10% of all renal calculi. Hydroxyapatite is more commonly found than brushite and is the calcium salt that forms bone. In general, calcium phosphate stones tend to grow faster and larger than calcium oxalate calculi. These stones are off-white, grayish-white, or yellowish in color. Calcium phosphate stones form in alkaline urine and are typically associated with abnormal metabolic factors, such as hyperparathyroidism and renal tubular acidosis. Uric acid calculi only form in acidic urine, usually with a pH less than 5.5. This acid is the most common composition of bladder stones and is typically radiolucent. Uric acid accounts for 8% to 10% of urinary calculi, and the incidence is increasing worldwide. This condition is most closely associated with diabetes, morbid obesity, metabolic syndrome, and older age at presentation. This is the only kidney stone that can be reasonably expected to dissolve if the urinary pH is sufficiently elevated and maintained. This type of stone is also more likely to form from excessive urinary acidity rather than hyperuricosuria. Uric acid stones may be yellow, orange, reddish, or brown, depending on the amount of blood-derived pigment they may have accumulated. Preventive treatment involves urinary alkalinization and possibly allopurinol if there is hyperuricosuria. Struvite or triple phosphate (calcium, ammonium, magnesium phosphate) stones are always associated with infection and increased pH levels. They frequently form staghorn stones and comprise 7% to 8% of all urinary calculi worldwide. Struvite stones are caused by the action of urease from bacteria, which increase the urinary pH and generate ammonia, leading to triple phosphate precipitation and stone formation. To treat the infection adequately, complete elimination of all stone material is necessary. Struvite stones appear chalky, white, or grayish. Their surface is usually smooth and relatively brittle, as they can be broken relatively easily. Cystine stones are caused by an uncommon familial genetic defect and account for only 1% to 2% of all urinary stones. They tend to be amber, tan, or yellowish in color with a waxy appearance. Cystine stones may turn somewhat greenish after exposure to air. The stones are not calcified but resistant to shockwave therapy; therefore, laser lithotripsy is usually the preferred treatment. Preventive treatment includes very high levels of hydration (>3 liters of urine/day), urinary alkalinization to a pH of 7.5 or more, and tiopronin, a reducing compound, if necessary. DOI: - Website | Leslie SW, Sajjad H, Murphy PB. Renal Calculi, Nephrolithiasis. Treasure Island: StatPearls Publishing; 2025. |
| 44. | * Primärstudie: Laborstudien The total purine contents of 100 mL of plain soymilk, 100 mL of adjusted soymilk, 100 mL of low-fat milk, and 100 mL of normal milk were 19.34 ± 0.43, 3.47 ± 0.06, 0.15 ± 0.03, and 0.14 ± 0.01 mg, respectively. DOI: 10.1080/15257770.2022.2093362 Study: weak evidence | Fukuuchi T, Itahashi I, et al. Determination of total purine and free purine content in milk, soymilk, and enteral nutritional supplements to assist nutritional therapy for hyperuricemia and gout. Nucleosides Nucleotides Nucleic Acids. 2022;41(12):1287-1295. |
| 45. | * Primärstudie, experimentell: Tiermodell und In-Vitro-Experimente Fructose consumption is a potential risk factor for hyperuricemia because uric acid (UA) is a byproduct of fructose metabolism caused by the rapid consumption of adenosine triphosphate and accumulation of adenosine monophosphate (AMP) and other purine nucleotides. Additionally, a clinical experiment with four gout patients demonstrated that intravenous infusion of fructose increased the purine de novo synthesis rate, which implied fructose-induced hyperuricemia might be related to purine nucleotide synthesis.
In liver, fructose can be metabolized more readily than glucose because of a specific enzyme (fructokinase), which catalyzes the conversion of fructose to fructose-1-phosphate using adenosine triphosphate (ATP) as a phosphate donor (8). Fructokinase is not regulated and phosphorylates fructose as rapidly as it can, leading to depletion of intracellular ATP to generate adenosine monophosphate (AMP). AMP accumulation stimulates AMP deaminase, which results in degradation of purine nucleotide (PNs) to UA, and increases the serum UA level (9, 10): this is a well-known mechanism of fructose-induced hyperuricemia. DOI: 10.3389/fnut.2022.1045805 Study: weak evidence | Zhang P, Sun H, et al. Dietary intake of fructose increases purine de novo synthesis: A crucial mechanism for hyperuricemia. Front Nutr. 2022;9:1045805. |
| 46. | ● Normbereich: 1.003-1.030 g/mL (eventuell höher). Werte der Dichte:
Website | Universität Bern: Dichte (spezifisches Gewicht) und Osmolalität. UroSurf. 2017. |
| 47. | * Primärstudie: Kombination aus Tierexperimenten (gnotobiotische Mäuse) und mikrobiologischen Kulturen. Bezieht zusätzlich eine Human-Kohorte mit Serum-Harnsäure und Koronarverkalkung ein. We asked to what extent UA could serve as a source of carbon and energy for gut bacteria, and to what extent the gut microbiota composition might affect host systemic purine concentrations.
These results again suggested that the gut microbiome modulates abundance of purines both in the gut and systemically and was the impetus for attempts to isolate anaerobic purine-degrading bacteria (PDB).
Our results showing that PDB lower the abundance of some purines in the intestine (Fig. 5) suggest that these organisms may lower circulating UA levels by decreasing the burden of purines bioavailable to the host.
In summary, the work presented here shows that anaerobic purine utilization is widespread among gut-dwelling bacteria and suggests that microbial purine degraders are important modulators of host purine homeostasis in the gut and of UA levels in circulation.
Thus, gut microbes are important drivers of host global purine homeostasis and serum uric acid levels, and gut bacterial catabolism of purines may represent a mechanism by which gut bacteria influence health.
Altogether, these results (i) suggest that phylogeny is a poor predictor of microbial purine utilization; (ii) indicate that the presence of the identified genes does not correlate with the breadth of purines utilized by an organism; (iii) demonstrate effects on purine metabolism of two nutritional parameters–i.e., carbon source and metals availability; and (iv) underscore the need for assessments beyond genomics when making predictions about purine metabolism by the gut microbiota. DOI: 10.1016/j.chom.2023.05.011 Study: weak evidence | Kasahara K, Kerby RL, et al. Gut bacterial metabolism contributes to host global purine homeostasis. Cell Host Microbe. 2023;31(6):1038-1053.e10. |
| 48. | * Primärstudie: Kombination aus mikrobiologischen Kulturen, Genom- und Transkriptomanalysen, Tiermodellen (uricase-defiziente Mäuse) sowie Human-Daten. Uric acid is an intermediate in purine degradation in mammals. In most mammals, uric acid is converted to freely soluble allantoin via urate oxidase (uricase), which is then excreted via the kidney.
Here, we find that anaerobic uric acid metabolism is widespread among members of the human gut microbiome, occurring in ∼1/5 of bacteria from 4 of 6 major phyla.
In contrast to aerobic pathways that rely on oxygen-dependent uricase to initiate uric acid metabolism, we find that anaerobic pathways break down uric acid through action of uncharacterized ammonia lyase, peptidase, carbamoyl transferase, and oxidoreductase enzymes. The genes encoding these enzymatic functions map to a conserved gene cluster that is broadly distributed across distantly related bacterial taxa and are required for anaerobic uric acid metabolism to lactate and SCFAs.
However, the uric acid genes identified in our study are highly predictive of uric acid metabolism activity in gut bacteria, indicating that this gene cluster encodes a predominant pathway for anaerobic uric acid metabolism in the gut. A recent study also identified uric-acid-degrading gut bacteria, the same set of genes, and demonstrated that gut bacteria influence uric acid levels in the host, thus reinforcing our conclusions.
To address whether microbiota depletion influences fecal uric acid levels, we re-analyzed metabolomics data from the Food and Resulting Microbial Metabolites (FARMM) study exploring the role of diet in microbiome metabolite recovery after disruption with antibiotics and polyethylene glycol. We found that microbiota depletion resulted in dramatically elevated fecal levels of uric acid (Figure S7A). Fecal uric acid levels rapidly returned to baseline in subjects fed a vegan or omnivore diet, but those fed a fiber-free synthetic diet (exclusive enteral nutrition; EEN) showed a protracted recovery, with persistent elevations of fecal uric acid throughout the recovery phase (Figure S7A).
These results suggest that a lack of dietary fiber following microbiome perturbation imparts a sustained dysregulation of uric acid metabolism in the gut. DOI: 10.1016/j.cell.2023.06.010 Study: weak evidence | Liu Y, Jarman JB, et al. A widely distributed gene cluster compensates for uricase loss in hominids. Cell. 2023;186:3400–3413.e20. |
| 49. | * Narratives Review Gout, a prevalent and painful metabolic disease often associated with obesity and aging, is caused by the deposition of urate crystals in joints, bones, or soft tissues1. Urate is an intermediate metabolite within the purine degradation pathway, predominantly derived from uric acid under physiological pH levels.
Hyperuricemia occurs due to excessive uric acid production or insufficient excretion, which is associated with various chronic diseases, including type 2 diabetes, chronic kidney disease, cardiovascular disorders, and metabolic syndrome. DOI: 10.1016/j.apsb.2023.11.013 Study: weak evidence | Wang L, Ye J. Commentary: Gut microbiota reduce the risk of hyperuricemia and gout in the human body. Acta Pharm Sin B. 2024;14(1):433-435. |
| 50. | * Primärstudie: Tierstudie Probiotics, especially the LAB, have been widely used in the manufacture of dairy products such as yogurt, cheese, and pickled vegetables. Increasing evidence underscores the beneficial effects of the lactic acid bacteria on human physiology and pathology. Among the most distinctive benefits of Lactobacillus is protection against chronic disease hyperuricemia.
Collectively, our work provides substantial evidence identifying the specific role of L. plantarum in improvement of urate circulation. We highlight the importance of the enzymes RihA–C existing in L. plantarum for the urate metabolism in hyperuricemia mice induced by a high-nucleoside diet. Although the direct connection between nucleobase transport and host urate levels has not been identified, the lack of nucleobase transporter in intestinal epithelial cells might be important to decrease its absorption and metabolization for urate production, leading to the decrease of serum urate in host. These findings provide important insights into urate metabolism regulation. DOI: 10.1186/s40168-023-01605-y Study: weak evidence | Li M, Wu X, et al. Lactiplantibacillus plantarum enables blood urate control in mice through degradation of nucleosides in gastrointestinal tract. Microbiome. 2023;11(1):153. |
| 51. | * Beobachtungsstudie mit kontrollierter Intervention (kontrollierte Fütterungsstudie, experimentell-analytisch) Thirty-one healthy volunteers between the ages of 18 and 60 were included in the study, however one withdrew before completing the protocol. As a result, 30 are included in the analysis, 10 in each group. Since gut microbiota metabolites are influenced by diet, we performed a longitudinal analysis of the impact of three divergent diets, vegan, omnivore, and a synthetic enteral nutrition (EEN) diet lacking fiber, on the human gut microbiome and its metabolome, including after a microbiota depletion intervention. Omnivore and vegan, but not EEN, diets altered fecal amino acid levels by supporting the growth of Firmicutes capable of amino acid metabolism. This correlated with relative abundance of a sizable number of fecal amino acid metabolites, some not previously associated with the gut microbiota. The effect on the plasma metabolome, in contrast, were modest. The impact of diet, particularly fiber, on the human microbiome influences broad classes of metabolites that may modify health.
DOI: 10.1016/j.chom.2020.12.012 Study: moderate evidence | Tanes C, Bittiner K, et al. Role of dietary fiber in the recovery of the human gut microbiome and its metabolome. Cell Host & Microbe. 2021;29(3):P394-P407.E5. |
| 52. | * Narratives Review In addition to its role as a byproduct of purine metabolism, uric acid is recognized for its multifaceted effects, which include antioxidant, pro-oxidant, pro-inflammatory, nitric oxide regulation, immune system interactions, and anti-aging properties.
In recent years, studies have revealed that UA activates the TLR4-NLRP3 inflammatory complex, which is a multi-protein complex that plays a pivotal role in initiating the innate immune response to various danger signals, including MSU crystals. Upon recognition of MSU crystals, the NLRP3 inflammasome is activated, leading to the cleavage of pro-inflammatory cytokines, specifically interleukin-1β (IL-1β) and interleukin-18 (IL-18).
Hyperuricemia, by inducing oxidative stress and inflammation, diminishes the expression of eNOS and the synthesis of NO, while elevating levels of inflammatory cytokines such as IL-6 and TNF-α, ultimately impairing endothelial function. In addition, NO is involved in inhibiting platelet aggregation, leukocyte adhesion, and inflammation. It also contributes to various signaling pathways that affect cardiac function, nerve conduction, and the immune response. The interaction between uric acid and NO is bidirectional. When concentrations are low, uric acid acts as a natural antioxidant that scavenges free radicals and prevents oxidative damage.
Dietary selections abundant in purine, particularly nucleic acids, notably contribute to the production of uric acid.
Consumption of purine-rich meats such as beef, pork, lamb, and seafood like oysters, shrimp, and tuna, as well as dietary fructose, are known to elevate uric acid (UA) production. Additionally, alcohol metabolism from beer and distilled spirits, along with certain medical conditions such as tumor lysis syndrome and obesity, pose increased risks for hyperuricemia.
Conversely, protein intake from either animal or plant sources demonstrated a contrasting impact on the prevalence of hyperuricemia.
Increased levels of uric acid result in inflammation and oxidative stress, which serve as potential risk factors for cellular senescence, apoptosis, and disruptions in the cell cycle. Conversely, physiological concentrations of uric acid (5 mg/dl) exhibit anti-aging effects by enhancing growth factor activity in aging cells. However, at higher concentrations (10 mg/dl), uric acid promotes cellular senescence and downregulates EGF/EGFR signaling. DOI: 10.1038/s41392-024-01916-y Study: weak evidence | Du L, Zong Y, et al. Hyperuricemia and its related diseases: mechanisms and advances in therapy. Signal Transduct Target Ther. 2024;9(1):212. |
| 53. | * Primärstudie, experimentell: Laborstudie Fadenwurm (Tiermodell) The process of aging has fascinated humankind for thousands of years. Aging has been defined as a synchronous global decline in physiological and psychological function, accompanied by many diseases, including type 2 diabetes, cancer and hypertension. One of the main mechanisms underlying aging and age-associated disease is a chronic elevation of reactive oxygen species (ROS). Reactive oxygen species (ROS) are generated as a byproduct of normal metabolism and are thought to be produced mainly in mitochondria. ROS have been increasingly recognized as a pivotal mediator of several oxidative stress responses, and an imbalance between ROS production and elimination has been considered a risk factor for aging and a number of age-related diseases. In this work, we investigated the impact of uric acid as an antioxidant on the health span and life span of nematode C. elegans. Our results from this study indicated that uric acid significantly extended the life span, delayed age-related physiological functions, and enhanced oxidative stress resistance in C. elegans by activating the stress-related transcription factors DAF-16/FOXO and SKN-1/NRF2 and by regulating the insulin/IGF-1 signaling (IIS) and reproductive signaling pathways. These results reveal that purine metabolic intermediates play an important role in the regulation of aging and that endogenous purine metabolites may be developed into potential strategies for the prevention and treatment of aging and age-related diseases. These studies of uric acid suggest that, due to the antioxidative activity of uric acid, higher concentrations of uric acid are generally beneficial compared with lower concentrations, but higher levels that result in crystal formation are detrimental. Therefore, in future research, our goal is to further clarify the molecular mechanism of uric acid regulation of life span and to determine the appropriate concentration that is beneficial to the health of the body. In addition, we find that mitochondrial function plays an important role in uric acid-mediated life span extension. DOI: 10.18632/aging.102781 Study: weak evidence | Wan QL, Fu X, et al. Uric acid induces stress resistance and extends the life span through activating the stress response factor DAF-16/FOXO and SKN-1/NRF2. Aging (Albany NY). 2020;12(3):2840-2856. |
| 54. | * Narratives Review Purines are essential organic compounds widely present in biological organisms in various forms, including free purines, nucleosides, and nucleotides. They enter the human body mainly through dietary intake, with foods classified into high, moderately high, moderately low, and low-purine categories based on purine content. While purines play vital physiological roles in genetic information storage, energy transfer, and signal transduction, excessive accumulation of uric acid (UA), the final metabolite of purine degradation, can lead to health issues such as gout and kidney stones. Thus, managing dietary purine intake is critical for preventing related diseases.
In recent years, with shifting dietary patterns and lifestyle changes, health issues related to high-purine diets have become increasingly prominent, emerging as a critical public health concern worldwide.
The purine content in foods varies significantly—organ meats, seafood, and meat are particularly rich in purines, whereas vegetables, fruits, and dairy products contain relatively lower levels.
To effectively mitigate the health risks associated with high-purine diets, regulating dietary purine intake has become a key preventive strategy. Studies have shown that adopting a well-balanced diet, reducing the consumption of purine-rich foods, and implementing lifestyle modifications—such as increasing water intake, maintaining a healthy weight, and limiting alcohol consumption—can significantly lower UA levels and reduce the risk of gout and other purine-related diseases. DOI: 10.1016/j.tifs.2025.105191 Study: weak evidence | Song Y, Li Q, et al. Dietary purines and health: Metabolism, impact, and regulation. Trends in Food Science & Technology. 2025;163:105191. |
| 55. | * Primärstudie mit Daten von zwei Kohortenstudien Serum uric acid (SUA), a byproduct of purine metabolism, exerts both antioxidant and pro-inflammatory effects, making its role in aging and chronic diseases a subject of ongoing debate. Despite this, the mechanisms by which SUA influences the aging process remain poorly understood. Serum uric acid (SUA), the end product of purine metabolism, has emerged as a particularly contentious factor in aging research. On one hand, SUA functions as an evolutionarily conserved antioxidant capable of scavenging reactive oxygen species (ROS) (6). On the other, elevated SUA levels can activate the NLRP3 inflammasome (7), impair endothelial function, and are linked to hypertension (8), chronic kidney disease (CKD) (9), and cardiovascular events. This biological paradox has been reflected in epidemiologic studies, many of which describe a U-shaped association between SUA levels and mortality risk (10, 11). Nevertheless, the mechanisms driving this nonlinear relationship remain unclear. Additionally, prior research has predominantly focused on single aging biomarkers or ethnically homogeneous populations, limiting both mechanistic insight and generalizability. To address these gaps, we conducted a comparative analysis leveraging data from two nationally representative cohorts: the National Health and Nutrition Examination Survey (NHANES, 1999–2010) in the United States and the China Health and Retirement Longitudinal Study (CHARLS, 2011–2015). We applied three complementary biological aging measures—Klemera–Doubal Method Biological Age (KDM-BA), Phenotypic Age (PhenoAge), and Allostatic Load (AL)—to evaluate the associations between SUA, biological aging, and mortality outcomes. Based on data from the NHANES and CHARLS cohorts, we found that elevated SUA levels were significantly associated with accelerated biological aging in both populations. In the NHANES cohort, higher SUA levels were also linked to an increased risk of all-cause and premature mortality, with a U-shaped nonlinear relationship. However, this association was not observed in the CHARLS cohort, suggesting potential population-specific differences. These findings underscore the role of SUA as a potential contributor to aging and mortality risk, highlighting the need for further research to clarify the causal relationship and evaluate the long-term benefits and risks of uric acid-lowering strategies. Elevated SUA is associated with accelerated biological aging in both U.S. and Chinese populations, but its link to mortality was evident only in the NHANES cohort. These findings highlight SUA as a potential aging marker and call for further population-specific investigation.
DOI: 10.3389/fnut.2025.1569798 Study: moderate evidence | Zhao C, Zhao L, et al. The impact of serum uric acid on biological aging and mortality risk: insights from the NHANES and CHARLS cohorts. Front Nutr. 2025;12:1569798. |
| 56. | * Narratives Review As one of the four major macromolecules (percentage weight in mammalian cell: DNA, ∼7 pg, 0.3%; RNA, ∼20 pg, 1%; protein, ∼500 pg, 20%; and polysaccharide, ∼2 μg, 78.7%. DOI: 10.1016/j.gpb.2014.04.002 Study: weak evidence | Wu J, Xiao J, et al. Ribogenomics: the science and knowledge of RNA. Genomics Proteomics Bioinformatics. 2014;12(2):57-63. |
| 57. | * Pathogenese der Gicht und diätetische Einflüsse Hauptverantwortlich für die Gicht ist die akkumulierte Harnsäuremenge im Körper. Diese ergibt sich aus dem Gleichgewicht von diätetischer Zufuhr, körpereigener Synthese und renaler Ausscheidung. Eine Hyperurikämie resultiert aus einer Überproduktion von Harnsäure, einer verminderten renalen Ausscheidung der Harnsäure oder häufig aus einer Kombination von beidem (12, 13). Früher wurde angenommen, dass man hauptsächlich den exogenen Harnsäureanteil diätetisch beeinflussen kann. Inzwischen weiss man aber, dass sich diätetisch mehr erreichen lässt durch Beeinflussung der endogenen Harnsäuresynthese und der renalen Harnsäureausscheidung (14). Diätetische Massnahmen bei Gicht haben drei Ziele 1. Zur Schubprophylaxe sollen diäte tische Auslöser vermieden werden (Abbildung 3). Dazu gehören üppige Fleischmahl - zeiten, Innereien, Meeresfrüchte, Alkohol und fruktosehaltige Nahrung/Getränke. Diese erhöhen akut den Serumharnsäurespiegel, was Arthritisschübe provoziert (15, 16). Zudem können zur Schubprophylaxe entzündungshemmende Nahrungsbestand teile eingenommen werden wie beispielsweise Milchextrakte oder Kirschen (17, 18). 2. Die Diät soll längerfristig die Harnsäurekonzentration im Blut beziehungsweise die Harnsäuremenge im Körper reduzieren, was das Risiko für Gichtmanifesta - tionen senkt. Gicht: Die traditionelle purinarme Diät ist out Die Gichtdiät darf sich nicht darauf beschränken, nur die Serumharnsäure und die Schubhäufigkeit zu senken, sondern sie muss auch das häufig assoziierte metabolische Syndrom und das erhöhte kardiovaskuläre Risiko angehen. Die traditionelle purinarme Diät kann nicht mehr empfohlen werden. Insbesondere ist eine proteinreiche pflanzliche Kost trotz ihres hohen Puringehalts sogar günstig. In erster Linie ist eine Normalisierung des Körpergewichts durch eine langsame Gewichtsreduktion mittels Kalorienrestriktion und vermehrter körperlicher Aktivität anzustreben. Die Zufuhr von Fleisch, Innereien und Meeresfrüchten sollte eingeschränkt werden. Bier ist strikt zu meiden, und auch auf Spirituosen sollte möglichst verzichtet werden. Regelmässiges Trinken von wenig Wein ist hingegen akzeptabel und hinsichtlich des kardiovaskulären Risikos günstig. Der Konsum von Milchprodukten reduziert das Gichtrisiko. Auch Kaffeekonsum und Vitamin-C-Supplemente wirken präventiv. Adrian Forster ADRIAN FORSTER1, ANDREAS KREBS2 1Klinik St. Katharinental, Diessenhofen 2Praxis für Rheumatologie, Kloten, und Rheumaklinik, Universitätsspital Zürich Andreas Krebs ENTZÜNDLICHE RHEUMATISCHE ERKRANKUNGEN UND ERNÄHRUNG 21 1/13 3. Die Gicht geht häufig mit Adipositas, arterieller Hypertonie, verminderter Glukosetoleranz und Hyperlipidämie als Komorbiditäten einher. Gichtpatienten haben ein stark erhöhtes kardiovaskuläres Risiko und dadurch eine erhöhte Sterblichkeit (19, 20). Die Diät soll deswegen diesen Komorbiditäten (metabolisches Syndrom) und dem kardiovaskulären Risiko entgegenwirken (21, 22). Gewisse diätetische Massnahmen zur Harnsäuresenkung (z.B. Verzicht auf Früchte und fetthaltige Fische) sollten Gichtpatienten nur in Ausnahmefällen empfohlen werden, weil sie hinsichtlich des kardiovaskulären Risikos ungünstig sind (1) Probleme der traditionellen purinarmen Diät Die herkömmliche Diätempfehlung bei Gicht war, auf Nahrungsmittel und Getränke zu verzichten, die Gichtattacken provozieren können, wie zum Beispiel üppige fleischhaltige Mahlzeiten mit viel Bier. Vor allem aber wurde eine konsequente purinarme Kost empfohlen. Diese hat sich jedoch als wenig wirksam erwiesen (nur selten Harnsäuresenkungen um über 60 µmol/l erzielbar) und wird ausserdem von den meisten Patienten nur schlecht akzeptiert (23). Zudem enthält eine purinarme Ernährung oft viele raffinierte Kohlenhydrate (einschliesslich Fruktose) und gesättigte Fette. Diese verstärken die Insulinresistenz und erhöhen das Risiko für ein metabolisches Syndrom und seine Komplikationen (23). Umgekehrt kann eine Diät, die eine Verminderung der Insulinresistenz anstrebt, nicht nur einem metabolischen Syndrom entgegenwirken und das kardiovaskuläre Risiko reduzieren, sondern auch den Serumharnsäurespiegel senken; ein Beispiel dafür ist die mediterrane Diät (24). Entsprechend gehören heute eine Gewichtsabnahme, ein vermehrter Konsum von Milchprodukten und eine eingeschränkte Fruktosezufuhr zu den wichtigsten Diätempfehlungen bei Gicht (1, 14, 21, 22). Die Annahme, dass eine proteinund purinreiche pflanzliche Ernährung ungünstig ist, hat sich als falsch erwiesen (2, 3). Die klassische purinarme Diät kann deswegen heute nicht mehr empfohlen werden (1). Langsame Gewichtsreduktion Bei Übergewicht und Adipositas ist eine langsame Gewichtsreduktion anzustreben, weil erhöhte Serumharnsäurespiegel und ein erhöhtes Gichtrisiko damit assoziiert sind (1, 4, 5, 21, 22). Für Gichtpatienten eignen sich Fastenkuren nicht, weil diese aufgrund der Ketoazidose Anfälle provozieren können. Selbstverständlich ist auch vermehrte körperliche Aktivität zur Gewichtsreduktion zu empfehlen (1). Narratives Review DOI: - Study: weak evidence | Forster A, Krebs A. Gicht – die traditionelle purinarme Diät ist out. Schweizerische Zeitschrift für Ernährungsmedizin. 2013;1:20-24. |
| 58. | * Erhöhte Harnsäurewerte im Blut spielen pathophysiologisch sowohl bei der Inzidenz als auch Rekurrenz von Gichtanfällen eine wichtige und kausale Rolle. Des Weiteren bestehen bei Patienten mit Gicht häufig Komorbidiäten wie z.B. Diabetes mellitus, arterielle Hypertonie oder koronare Herzkrankheit. Interessanterweise konnte gezeigt werden, dass unter einer harnsäuresenkenden Therapie mit Allopurinol eine akute Zufuhr von purinreichen Lebensmitteln einen unabhängigen Risikofaktor für einen Gichtanfall darstellt (10). Es sollte jedoch nicht unerwähnt bleiben, dass lediglich 25 Prozent der Personen mit einer Hyperurikämie bis 595 umol/l (=10 mg/dl) innerhalb von 10 Jahren einen Gichtanfall entwickeln (13). Schlussfolgerung
Narratives Review DOI: - Study: weak evidence | Mohebbi N. Einfluss von Ernährung auf die Harnsäure– Wahrheit oder Mythos in Fakten. Schweizer Zeitschrift für Ernährungsmedizin. 2020;2:14-17. |
| 59. | * The clinical symptoms of gout develop in several stages, including asymptomatic hyperuricemia, MSU crystal formation, intermittent gout and chronic gout. While current clinical principles based on medicinal management for gout have been well implemented, dietary modification and lifestyle changes have also been recommended for gout patients, since a suboptimal diet and obesity/diabetes-diseases of affluence contribute significantly to the risk of developing gout, increasing the burden of medical expenses. Purine source analyses show that nearly two-thirds of purines in the body are endogenous, and the remaining purines that enter the body via foods are known as exogenous purines. Thus, overindulgent intake of a high-purine diet, including seafoods and animal offal, can trigger the excessive accumulation of purine metabolites, giving rise to the excessive accumulation of uric acid in the body. In addition, some purine-free drinks can accelerate the promotion of purine degradation; for example, alcohol intake consumes large amounts of ATP to produce AMP in the liver, leading to the rapid occurrence of increased SUA levels. The consumption of yeast-rich foods, such as bread and yeast drinks, can lead to a high colonization of Saccharomyces cerevisiae in the gut, which can gradually elevate the secretion of uric acid in the host. The associations between diet-induced gut microbiota reconstruction and the progression of hyperuricemia/gout have been highlighted in recent research, as evidenced by the fact that long-term adherence to the typical Western diet caused an obvious reduction in the diversity of the gut microbiota, particularly those that degrade uric acid and produce metabolites known to benefit uric acid excretion. It has been shown that the beneficial dietary patterns against hyperuricemia usually contain a higher intake of vitamins, fiber, and unsaturated fatty acids and are often supplemented with appropriate amounts of minerals and high-quality protein, promoting a health state in which systemic metabolism is prone to disease improvement. It has been reported that overweight/obesity was connected with 60% of hyperuricemia cases in a clinical trial of 14,624 adults, possibly due to lipid metabolic disorder promoting purine metabolism by elevating XO activity. In addition, high dietary protein intake can also affect uric acid homeostasis, since protein digestion can generate several amino acids, such as glutamine, glycine and threonine, to induce purine synthesis, promoting the development of hyperuricemia. Narratives Review DOI: 10.3390/nu14173525 Study: weak evidence | Zhang Y, Chen S, et al. Gout and diet: a comprehensive review of mechanisms and management. Nutrients. 2022;14(17):3525. |
| 60. | * RCT DOI: 10.3389/fnut.2025.1634215 Study: strong evidence | Kahleova H, Maracine C, et al. Dietary acid load on the Mediterranean and a vegan diet: a secondary analysis of a randomized, cross-over trial. Front Nutr. 2025;12:1634215. |
| 61. | * Querschnittstudie DOI: 10.1053/j.jrn.2008.04.007 External Link Study: moderate evidence | Ausman LM, Oliver LM, et al. Estimated Net Acid Excretion Inversely Correlates With Urine pH in Vegans, Lacto-Ovo Vegetarians, and Omnivores. Journal of Renal Nutrition. 2008;18(5):456–465 |
| 62. | * Narratives Review DOI: 10.3390/nu11081736 Study: weak evidence | Jakše B, Jakše B, et al. Uric Acid and Plant-Based Nutrition. Nutrients. 2019;11(8):1736. |
| 63. | * Querschnittstudie DOI: 10.1093/jn/nxx003 Study: moderate evidence | Esche J, Krupp D, Mensink GBM, Remer T. Dietary Potential Renal Acid Load Is Positively Associated with Serum Uric Acid and Odds of Hyperuricemia in the German Adult Population. J Nutr. 2018;148(1):49-55. |
| 64. | * Editorial DOI: 10.1053/j.ajkd.2017.05.004 Study: weak evidence | Ferraro PM, Curhan GC. Serum Uric Acid and Risk of Kidney Stones. Am J Kidney Dis. 2017;70(2):158-159. |
| 65. | * Kohortenstudie DOI: 10.1093/rheumatology/keaf091 Study: moderate evidence | Wang C, Guo K, et al. Impact of adding urine alkalization therapy to xanthine oxidase inhibitor in gout management: a prospective cohort study. Rheumatology (Oxford). 2025;64(6):3509-3517. |
| 66. | * Cross-Over-Studie DOI: 10.1186/1475-2891-11-39 Study: moderate evidence | Kanbara A, Miura Y, Hyogo H, Chayama K, Seyama I. Effect of urine pH changed by dietary intervention on uric acid clearance mechanism of pH-dependent excretion of urinary uric acid. Nutr J. 2012;11:39. |
| 67. | * Narratives Review DOI: 10.1007/s00424-024-02910-7 Study: weak evidence | Wieërs MLAJ, Beynon-Cobb B, et al. Dietary acid load in health and disease. Pflugers Arch. 2024;476(4):427-443. |
| 68. | * A higher level of PRAL was found to be associated with odds of hyperuricemia. There was a positive association between elevated NEAP and hyperuricemia. According to previously studies [21], PRAL and NEAP were calculated by the following formulas, respectively:
According to previous reports, high dietary acid load is characterized by both a high consumption of acid precursors and a low intake of base precursors [21]. Acid precursors are mainly from phosphorus and proteins, which have rich sulfur-containing amino acids, while base precursors are largely derived from potassium, magnesium, calcium etc. [23] The aforementioned reveals that high dietary acid load may attribute to a diet pattern with rich in animal-derived food but low in plant-derived food. Taking the diet pattern with high acid load in a long term might change the acid–base balance to acidosis [28]. Even though the potential mechanisms involved in dietary acid load and the risk of hyperuricemia is indeterminate, a previous study indicated that an alkaline urine pH would help excrete uric acid excretion, but not an acidic urine pH [29]. Other studies also exhibited a positive relationship between higher dietary acid load and risk of hyperuricemia. Dayeon et al. [29], found a 21% higher risk for hyperuricemia in middle-aged and older Korean adults with the highest quartile of PRAL, and a 17% higher risk in NEAP according to the Korean Genome and Epidemiology Study [29]. Another cross-sectional study conducted in German and with 6894 adults also identified a significant association between higher dietary acid load and risk of hyperuricemia [30, 31]. The German adults with lower PRAL were found to have a lower odd for hyperuricemia (OR: 0.60; 95% CI: 0.43, 0.83). Our study was in accord with these findings [30, 31]. Even though these studies were observational design, the effect of the higher dietary acid load on chronic diseases cannot be ignored. Fall-Kontroll-Studie DOI: 10.1186/s12902-022-01192-3 Study: moderate evidence | Shao SS, Lin CZ, et al. Higher dietary acid load is associated with hyperuricemia in Chinese adults: a case-control study. BMC Endocrine Disorders. 2022;22:286. |
| 69. | * This study showed a significant positive association between two indicators of dietary acid load (PRAL, and DAL) and odds of hyperuricemia among Iranian adults. This study showed a significant positive association between two indicators of dietary acid load (PRAL, and DAL) and odds of hyperuricemia among Iranian adults. This study showed a significant positive association between two indicators of dietary acid load (PRAL, and DAL) and odds of hyperuricemia among Iranian adults. Querschnittstudie DOI: 10.1007/s11255-023-03876-8 Study: moderate evidence | Seifi N, Bahari H, et al. Higher dietary acid load is associated with the risk of hyperuricemia. Int Urol Nephrol. 2023;56(5):1743–1749. |
| 70. | * Nutrient content and estimated potential renal acid load (PRAL) of 114 frequently consumed foods and beverages (related to 100-g edible portion) Plus eine Tabelle, organisiert nach Food Groups methodische / analytische Modellvalidierungsstudie DOI: 10.1016/S0002-8223(95)00219-7 Study: weak evidence | Remer T, Manz F. Potential renal acid load of foods and its influence on urine pH. J Am Diet Assoc. 1995;95(7):791–797. |
| 71. | * Background: In 1995, Remer and Manz reported potential renal acid load (PRAL) values of various foods, quantifying their estimated impact on acid–base balance. Their estimation considered ionic dissociation, sulphur metabolism and intestinal absorption rates for several micronutrients and proteins. Notably, PRAL values are based on food content data from the early 1990s and may nowadays no longer adequately reflect accurate estimates. Some foods’ macronutrient and mineral content has declined over the past three decades due to changes in soil mineral health. Aim: We hypothesize that the 1995 PRAL values no longer adequately reflect reliable estimates of the current acid–base impact of some foods. Methods: Based on specific examples, we argue that these values overestimate the alkalizing effects of various fruits and vegetables. Conclusion: Discussing evidence in favour of (and against) our hypothesis, we conclude that the 1995 PRAL estimates should nowadays rather be used as a relative guidance and reviewed carefully. The PRAL formula estimates the acid load from food items and considers ionic dissociation, sulphur metabolism and intestinal absorption rates for potassium, phosphate, magnesium, calcium and protein: PRAL (mEq / day) = (0.49 × total protein (g / day)) + (0.037 × phosphorus (mg / day)) − (0.021 × potassium (mg / day)) − (0.026 × magnesium (mg / day)) − (0.013 × calcium (mg / day)) One of the main reasons is that over the past three decades, there has been a substantial decline in the content of essential minerals in some fruits and vegetables. All elements – except phosphorus – declined in their concentrations between the 1940s and 2019 (Mayer et al., 2022). A common example is magnesium content, which declined by approximately 10% in many fruits and vegetables (Mayer et al., 2022). When glancing at the PRAL formula, we encounter that magnesium has a relatively high weighting factor (in comparison to the other minerals): −0.026 (Figure 2). Although of minimal impact in comparison to protein intake, it is noteworthy that when regarded as a whole (e.g. over a period of 24 h), this may have a substantial impact on the total PRAL sum. Going back to PRAL estimations, our hypothesis would have relevant consequences. Based on our hypothesis, the PRAL tables in their current form overestimate the alkalizing effect of some fruits, vegetables and grains. As a corollary, a much higher intake of plant foods would be necessary to compensate for the acidifying properties of meat, dairy and eggs. From a nutrition therapy perspective, a more suitable approach however (particularly in light of the increasing prices for plant foods) would be to reduce the amount of acid-inducing animal foods. Based on our hypothesis, the impact of this measure to reduce PRAL values should be even more valued (also with regard to the fact that protein has the highest weighting factor in PRAL calculations). Another crucial implication of our research is that the 1995 PRAL table should be used with caution when estimating total PRAL values (e.g. for scientific reasons or to guide therapies to a certain desired range). The existing lists should rather be used as a relative guidance (e.g. to indicate whether a certain food has alkalizing or acidifying properties) but not for precise calculations. Hypothesenpapier DOI: 10.1177/0260106023116466 Study: weak evidence | Storz MA, Ronco AL. The 1995 potential renal acid load (PRAL) values may no longer adequately reflect the actual acid–base impact of certain foods: A hypothesis. Nutr Health. 2023;29(3):363–368. |
| 72. | * Table 1. Average potential renal acid loads (PRAL) of certain food groups (related to 100 g edible portion), zitiert als Quelle: 27.Remer T. Influence of diet on acid-base balance. Semin. Dial. 2000;13:221–226. doi: 10.1046/j.1525-139x.2000.00062.x. Jedoch genauso in unserer Quelle 70 vorhanden. Narratives Review DOI: 10.3390/nu10040512 Study: weak evidence | Siener R. Dietary Treatment of Metabolic Acidosis in Chronic Kidney Disease. Nutrients. 2018;10(4):512. |
| 73. | ● Estimated acid load* of frequently consumed foods and drinks (based on 100g). Modified according to Remer and Manz, Journal of the American Dietetic Association 1995; 95:791–797. *PRAL = potential renal acid load based on 100g of the foods, specified in mEq = physical-chemical unit of material. Blue = Alkalinizing Yellow = Acidifying Estimated potential renal acid load (PRAL in mEq/100g) of frequently consumed foods and drinks (based on 100g). Modified according to Remer and Manz. Website | Pascoe ca: Food Table - PRAL Values. |
| 74. | ● Geschätzte Säurebelastung von häufig verzehrten Nahrungsmitteln und Getränken (bezogen auf 100 g). PRAL = potential renal acid load = potentielle, die Nieren betreffende Säurelast, bezogen auf 100 g des Nahrungsmittels, angegeben in mEq = physikalisch-chemische Stoffmengeneinheit. Die alte Klassifizierung von Nahrungsmitteln nach ihrem PH-Wert wird heute, nach neuesten wissenschaftlichen Erkenntnissen, durch den sogenannten PRAL-Wert ersetzt. PRAL steht für die „Potential renal acid load" und wird in Milliäquivalent pro 100 g Lebensmittel (mEq/100 g) angegeben. Der Wert gibt also genauen Aufschluss darüber, wie hoch die Säureausscheidung über die Niere beim Verzehr von 100 g eines Lebensmittels ist. Werte mit einem negativen Vorzeichen (Farbe grün) stehen für eine „basische“ Verstoffwechselung, Werte mit positiven Vorzeichen (Farbe rot) für eine saure Verstoffwechselung. Ein optimaler Säure-Basen-Haushalt besteht aus 70-80% basenbildenden und 20-30% säurebildenden Nahrungsmitteln. PRAL-Werte geben den Grad der Säurebelastung an: hoher negativer Wert = sehr basisch, hoher positiver Wert = stark säuernd Blau = basisch verstoffwechselte Nahrungsmittel Gelb = sauer verstoffwechselte Nahrungsmittel Quellenangabe bei Burgerstein: Der PRAL-Wert wurde von Dr. Thomas Remer und Dr. Friedrich Manz entwickelt. 1995 veröffentlichten die beiden Professoren die PRAL-Tabellenwerte für eine Vielzahl von Lebensmitteln. Website | Burgerstein at: Nahrungsmitteltabelle – PRAL-Werte. |
| 75. | * Querschnittstudie DOI: 10.1080/07315724.1992.10718238 Study: moderate evidence | Brulé D, Sarwar G, Savoie L. Changes in serum and urinary uric acid levels in normal human subjects fed purine-rich foods containing different amounts of adenine and hypoxanthine. Journal of the American College of Nutrition. 1992;11(3):353–358. |
| Wir haben Studien und Bücher zu Ernährung und Gesundheit nach folgenden 3 Evidenz-Kategorien markiert: grün=starke Beweiskraft, gelb=mittlere, violett=schwache. Die restlichen Quellen sind grau markiert. Eine ausführliche Erklärung finden Sie in unserem Beitrag: Wissenschaft oder Glaube? So prüfen Sie Publikationen. | ||

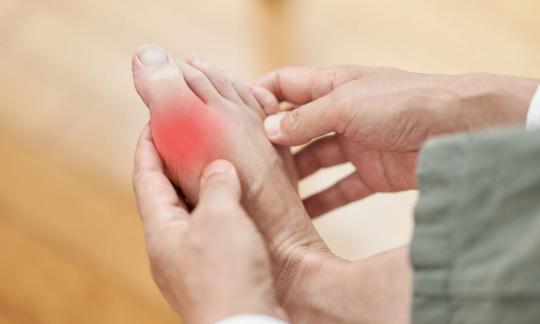
Kommentare